A férfi szervkezelés gyulladása. Férfi problémák, milyen patológiák befolyásolják a szexuális egészséget
14.1. VARICOCEL
Varicocele- a spermatikus kötél vénáinak kitágulása: a belső spermatikus (here) véna és az aciniform plexus.
Járványtan.A varicocele az egyik leggyakoribb betegség a férfi populációban. Gyakorisága 10-25% között mozog. A legtöbb beteg 14 és 30 év közötti.
Etiológia és patogenezis.Kioszt elsődleges(idiopátiás) és másodlagos(tüneti) varicocele. Ez utóbbi olyan betegségek következtében alakul ki, amelyek a belső spermatikus véna összeszorításához vagy kihajtásához vezetnek, majd megsértik a vér kiáramlását az uviform plexus vénáiból. Körülbelül egyformán figyelhető meg mindkét oldalon, és ez a tünete annak a betegségnek, amely kiváltotta. A tünetekkel járó varicocele általában közép- és időskorban alakul ki. Leggyakrabban kialakulásának okai a vesék onkológiai betegségei, a retroperitoneális tér, a nyirokcsomók metasztatikus elváltozásai, arteriovenózus fisztulák, vénás trombózis stb.
Az esetek elsöprő többségében van egy primer (idiopátiás) varicocele, amely az esetek 95-98% -ában balra lokalizálódik, és önálló nosológiai formába izolálódik. Ritka esetekben kétoldalú. A jobb oldali idiopátiás varicocele még ritkábban fordul elő.
A varicocele a spermatikus vénákon keresztüli vér kiáramlásának megsértése következtében alakul ki. A véráramlás lelassulása bennük és az ebből eredő vénás reflux a herék vénájának és az ágyékszerű plexus vénáinak tágulásához vezet. A renotesticularis vénarendszer károsodott kiáramlásának fő okai a következők:
1) anatómiai felépítésük különbségei: a bal here vénája hosszabb, mint a jobb, és derékszögben áramlik a megfelelő vénás vénába; a jobb közvetlenül az alsó vena cava-ba áramlik, és összefolyásának szöge éles;
2) a here vénájának és szelepeinek veleszületett gyengesége;
3) a vese vénájának hipertóniája, amelyet annak rendellenességei, szűkületei vagy a bal vese vénájának az aorta és a felső mesenterialis artéria közötti megsértése okoz, az úgynevezett aortomesentericus csipeszekben.
A vénák szerkezetének fenti anatómiai jellemzői magyarázzák azt a tényt, hogy főleg baloldali varicocele fordul elő. Kétoldali varicocele figyelhető meg az intrapelvicus vénák torlódásával és a vér refluxjával mindkét here vénában.
A vér stagnálása az ágyék alakú plexus és a spermaticus vénákban rontja a vérellátást, a trofizmus megzavarásához és a szervi funkciók csökkenéséhez vezet, beleértve a spermatogént is. A hosszú távú varicocele herehypotrófiához, sőt atrófiához vezethet. Nem valószínű, hogy az egyoldalú varicocele önmagában egy normálisan működő második herével meddőséghez vezethet. Ezért, ha a varicocele-ben szenvedő beteg meddőséggel rendelkezik, először is meg kell keresnie a fejlődés más tényezőit. Ilyen hiányában az egyoldalú varicocele meddőségének oka az antiszperma antitestek termelésével magyarázható, amelyek negatívan befolyásolják az ellenkező here spermatogén hámját. Így a varicocele-t a spermatogenezis csökkentésének egyik tényezőjeként kell figyelembe venni, amelyet ki kell küszöbölni.
Osztályozás.A javasolt osztályozások többsége a varicocele és a herék hipotrofiájának súlyosságán alapul. Hazánkban a varicocele legelterjedtebb osztályozása, amelyet Yu.F. Isakov 1977-ben javasolt:
első fokozat- a Valsalva-manőver során a tágult vénák nem láthatók és nem tapinthatók;
másodfokú- a kitágult vénák vizualizálódnak és jól tapinthatók, a here tapintáskor változatlan;
harmadik fokozat- a kitágult vénák jól láthatóak és tapinthatók. A here redukált és lágy (tésztás) állagú.
A varicocele-ben szenvedő legtöbb betegnek nincs panasza, a betegséget orvosi vizsgálat során fedezik fel. Bizonyos esetekben fájdalmat észlelnek a herezacskó és az ágyék megfelelő felében. A fájdalom általában szakaszos, unalmasan fájó jellege van, és súlyosbítja a fizikai aktivitás vagy a környezeti hőmérséklet emelkedik (meleg fürdőben, szaunában stb.). Nyugalomban vagy fekve teljesen elhalványulnak vagy eltűnnek.
Diagnosztika.A beteg vizsgálatát a varicocele kimutatására álló és fekvő helyzetben végezzük. Fejlesztésének kezdeti szakaszában vizuálisan nincs meghatározva, és Valsalva és Ivanisevich tesztjeivel azonosítható. Az első esetben a spermatikus kötél vénáinak tágulását az orthostasisban határozzuk meg, amikor a beteg erőlködik. A másodikban - vízszintes helyzetben lévő páciensnél az inguinalis csatorna külső gyűrűjének szintjén lévő spermatikus zsinór a szeméremcsonthoz van nyomva. Amikor a beteg függőleges helyzetbe kerül, a vénák nem töltődnek be. Ha megszakítja a zsinór összenyomását, az ágyékszerű plexus vérrel telik meg.
A spermatikus kábel súlyos visszerességét vizuálisan és tapintással határozzuk meg. A vénák úgy néznek ki, mint a herét körülvevő féregszerű összegubancolódott, összefonódó, hosszanti, puha rugalmas szalagok kusza. Harmadik fokú varicocele esetén az érintett oldalon lévő herék mérete kisebb, petyhüdt konzisztenciájú.
Az idiopátiától eltérően a tünetekkel járó varicocele általában középkorú és idős embereknél fordul elő, azonos megfigyelési gyakorisággal.
balra és jobbra egyaránt. Ilyen esetekben meg kell keresni az azt kiváltó betegséget és mindenekelőtt a daganatos folyamatot.
Általános klinikai elemzésekritka esetekben proteinuria és microhematuria található. Ultrahangszínes Doppler-térképezéssel kiderül a retrográd véráramlás és a spermatikus kötél vénáinak tágulási foka, lehetővé teszi a herék méretének és visszhangszerkezetének felmérését. Vese venográfiaés venotestulográfiaadjon képet a vese és a here vénáinak szerkezeti jellemzőiről, lehetővé tegye a hemodinamika természetének tisztázását és az aortomesentericus csipesz kimutatását. A tüneti varicocele diagnózisa magában foglalja társnográfia, CTés MRIhasi és retroperitoneális tér, angiográfia, lehetővé téve annak okának megállapítását.
Megkülönböztető diagnózis általános klinikai vizsgálatok, laboratóriumi és radiológiai diagnosztikai módszerek adatai alapján. A herezacskó szervek gyulladásos betegségeivel (epididymitis, orchitis, funiculitis), a herék és epididymiseinek daganataival, spermatoceleivel és hydroceleivel végzik.
Kezelés. A várható taktika és a dinamikus megfigyelés megengedett a betegség első fokán. A második és harmadik fokú varicocele és a fájdalom szindróma a műtéti kezelés indikációja. A varicocele műtéti kezelésének több mint 100 különböző módszere létezik. Legtöbbjük alacsony hatékonyságuk miatt jelenleg nem használatos. A meglévő módszerek célja a herék vénáján keresztüli véráramlás megállítása. Ez úgy érhető el, hogy bepólyázzák és levágják vagy embolizálják.
Ábra: 14.1.Venotestikulogram a bal oldalon:
és- embolizáció előtt; b- a herék vénájának embolizációja után;
1 - a spermatikus vezeték tágult vénái; 2 - embolizáció szintje
here vénája
A legelterjedtebb ivaniszevics művelete.Ferde inguinalis bemetszéssel hajtják végre. A belső spermatikus vénát retroperitoneálisan azonosítják, gondosan elkülönítik a szomszédos artériás, nyirok- és idegtörzsektől, ligálják és transzfektálják. Ezt a műveletet egyre inkább laparoszkópos hozzáférés végzi. A közelmúltban a nyelv alatti mikrosebészeti (operációs mikroszkóppal végzett) ligálást széles körben alkalmazták. A röntgen endovaszkuláris technikákat (szklerotizálás, embolizáció, endovaszkuláris elektrokoaguláció) általában a betegség visszatérő lefolyása, a herék vénájának laza típusa, nagyszámú biztosítékkal alkalmazzák (14.1. Ábra, a, b).
Előrejelzésmert a herék működése időben történő műtéti kezeléssel kedvező.
14.2. SPERMOCEL ÉS FUNICULOCELE
Spermatocele- az epididymis szeminális retenciós cisztája. Ez egy kötőszöveti membránba zárt és serózus folyadékkal töltött üreg, amely spermiumokat, leukocitákat, zsírokat és hámsejteket tartalmaz. Leggyakrabban a ciszta az epididymis fejéből származik, és elhelyezkedhet a kocsányon, vagy szorosan illeszkedik az epididymához.
A spermatocele lehet veleszületettés szerzett.Veleszületett ciszta képződik az embriogenezis megsértésének eredményeként. A megszerzett spermatocele fertőző gyulladásos folyamat vagy sérülés eredménye lehet.
Funiculocele- a spermaticus ciszta. Ez egy vékony kötőszöveti membrán által határolt üreg, amely serózus folyadékot tartalmaz.
Tünetek és diagnosztika.A ciszták nem nagy méretek ne zavarja a beteget, és általában rutinvizsgálat során diagnosztizálják őket. Nagy méret esetén a beteg maga is meghatározhatja a cisztát. Bizonyos esetekben a ciszták fájdalmas érzésként jelentkezhetnek a herezacskó megfelelő felében. A spermatocele tapintással kerül meghatározásra kerek, fájdalommentes, szorosan rugalmas képződés formájában, amely az epididymához kapcsolódik, és nincs hegesztve a környező szövetekhez. Az epididymis és a herék nem változnak. A sikló kerek, rugalmas formaként is érezhető a spermatikus zsinór mentén. A diagnózist diafanoszkópiával és szonográfiával erősítik meg.
Kezelés.A fájdalmat okozó nagy cisztákat haladéktalanul el kell távolítani.
Előrejelzésmindkét betegség szempontjából kedvező.
14.3. HIDROCÉL
Hydrocele(a heremembrán cseppje) - a herék folyadékának felhalmozódása a herék hüvelyi membránjának zsigeri és parietális lapjai között.
Etiológia és patogenezis.Különítse el a heremembránok veleszületett és szerzett cseppjeit, amelyek viszont egy- vagy kétoldalasak lehetnek. Tartalma átlátszó világossárga, serózus folyadék, amelynek mennyisége nagymértékben változik, néhány millilitertől több száz milliliterig terjed.
A veleszületett hydrocele (a here membránjának kommunikáló cseppje) általában megtalálható a gyermekeknél. A peritoneum hüvelyi folyamatának bezáródása miatt alakul ki a herék herezacskóba való süllyedése után. Ennek eredményeként a hasüregből származó folyadék szabadon behatol a herék saját membránjának üregébe, és fokozatosan felhalmozódik benne. Ha a gyermek növekedésével a hashártya hüvelyi folyamata kinő, a csepp nem kommunikál vagy eltűnik. Ha az üzenet széles, akkor a bélhurok és az omentum bejuthat a herezacskóba, és inguinalis-scotalis sérv alakul ki.
Megszerzett hydrocele(a heremembránok nem kommunikáló cseppjei) gyakoribb felnőtteknél. Oktatási okokból általános és középiskolákra oszlik. Az elsődleges hidrocél akkor alakul ki, ha nincs eltérés a herehüvely lapjai között elhelyezkedő serózus folyadék termelése és felszívódása között. Ennek az egyensúlyhiánynak az okait nem határozták meg végérvényesen, ezért ezt a cseppet idiopátiásnak nevezik. A másodlagos szerzett hydrocele betegség (epididymitis, orchitis, tumor) vagy trauma (poszttraumás csepp) következtében alakul ki.
Tünetek és klinikai lefolyás.A hidrocél megnyilvánulása a membránok alatt felhalmozódott folyadék mennyiségétől függ. Kis térfogatával a betegség tünetmentes. Amint a hydrocele tartalma felhalmozódik, a beteg elkezd figyelni a herezacskó megfelelő felének növekedésére. Később a herezacskóban húzódó fájdalmak csatlakoznak, amit a mozgás súlyosbít. A hidrocél további növekedése jelentős kellemetlenségeket okoz a beteg számára, különösen gyaloglás, testhelyzet megváltoztatása, testmozgás és még vizelés közben is. A betegség súlyos kozmetikai hibát kezd mutatni, amely befolyásolja a beteg viselkedését és megzavarja társadalmi alkalmazkodását.
A hydrocele szövődményei közé tartozik a heremembránok hydrocelejének fertőzése a pyocele kialakulásával és az üregébe történő vérzés a hematocele képződésével.
Diagnosztikaa heremembránok cseppentése nem nehéz, jellegzetes panaszokon, anamnézisen és objektív kutatáson alapul.
Vizuálisan a hydrocele egy lekerekített képződés a herezacskó egyik vagy mindkét felében, a felette lévő bőr normál színű, sima, nincsenek erre a területre jellemző redők (84. ábra, a, lásd a színbetétet). Tapintáskor fájdalommentes, sűrűn rugalmas állaga, sima felülete, a felette lévő bőr mozgékony. A herét és az epididymist nem lehet tapintani. Néha a csepp hatalmas, és több liter folyadékot tartalmaz.
A diagnózis alapja diaphanoscopy- a vízi zsák átvilágítása keskeny fénysugárral. Tiszta tartalmú hidrocélára
folyadék, amelyet a fénysugár egyenletes szétszórása jellemez benne a herezacskó rózsaszínű festésével (84. ábra, b, lásd a színbetétet). Bizonyos esetekben ezen a háttéren meghatározható a herék árnyéka. Ultrahanglehetővé teszi a diagnózis megerősítését.
Megkülönböztető diagnózisinguinalis-scotalis sérv, heredaganat, tuberkulózisos elváltozás, spermatocele és orchoepididymitis esetén kell elvégezni. A diafanoszkópia és a szonográfia segít a helyes diagnózis felállításában.
Kezelésműködési; a megvalósítás módja a csepp típusától függ. Veleszületett hydrocele esetén meg kell szüntetni annak kommunikációját a hasüreggel. A műveletet inguinalis hozzáféréssel hajtják végre, a technika szerint sérvjavításra hasonlít. A hashártya akadálytalan processus vaginalisát elválasztjuk a spermatikus zsinór elemeitől, keresztbe vesszük, a proximális véget összekötjük és a vizes humort eltávolítjuk. A megszerzett hydrocele műveletét scrotal hozzáféréssel hajtják végre Winkelmann vagy Bergman módszer szerint. Ez utóbbi a legradikálisabb, mivel a vizes humor eltávolítása után az azt előállító hüvelyi membrán teljesen kivágódik. A hydrocele kezelésének palliatív módszere alkalmazható súlyosan beteg betegeknél, amely a lyukasztásból és a vizes humor kiürítéséből áll.
Előrejelzéskedvező.
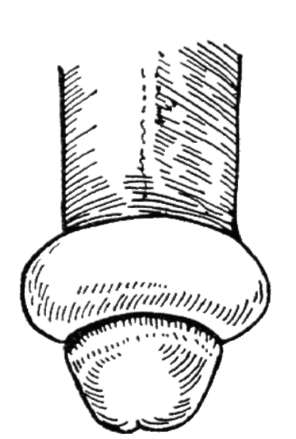
14.4. FIMÓZIS, PARAFIMÓZIS
Phimosis- a pénisz fityma beszűkülése, amelyben lehetetlen teljesen vagy részben a fejét csupaszítani. A férfiak 2-3% -ában fordul elő. Az újszülöttek 95% -ában megfigyelhető a fimózis (fiziológiai fimózis), de az elkövetkező években többségük teljesen kinyitja a pénisz fejét.
Etiológia, patogenezis és osztályozás.Fiúk fityma születéskor teljesen kialakult, a legtöbb esetben azonban a preputialis zsák belső nyílása olyannyira beszűkült, hogy nem engedi elengedni a fejet. Az ilyen eltérés nem tulajdonítható sem a fityma rendellenességének, sem betegségének, hanem normális fejlődésének szakaszának kell tekinteni. A fiúk 90% -ában 5-7 éves korukra a pénisz növekedésével a fityma bőre megnyúlik, és a pénisz feje ki lehet téve, vagyis a phimosis fiziológiai. Ugyanakkor számos gyermeknél a fityma jelentős szűkülete és a kapcsolódó szövődmények (balanoposthitis, synechiae, cicatricialis elváltozások) miatt a növekvő péniszfej és a fityma külső nyílása közötti eltérés növekszik és felveszi az úgynevezett kóros állapot jellegét veleszületettphimosis. Szerzett(cicatricialis) phimosis érett és idős korú férfiaknál fordul elő normálisan kialakult fitymával a hegesedéshez vezető különféle betegségek következtében (86. ábra, lásd a színbetétet). Ilyen betegségek a balanoposthitis, a cavernitis,
scleroatrophiás zuzmó stb. A diabetes mellitus hozzájárul a cicatricialis phimosis kialakulásához.
Tünetek és klinikai lefolyás.A betegek legfőbb panasza a fityma leleplezésének képtelensége. A fej erőszakos felszabadításakor és erekcióval fájdalom jelentkezik. A phimosis jelentősen bonyolítja a közösülést vagy ellehetetleníti azt. A poocialis előtti zsákban felhalmozódó smegma lebomlik és megfertőződik, ami balanoposthitishez vezet. A betegek panaszkodnak a pénisz fejében fellépő fájdalomról, görcsökről a vizelés során. (A gyermekek nyugtalanná válnak.) A hosszan tartó súlyos phimosis vizelési nehézségeket okozhat, akár visszatartásig is. A vizelet kiáramlásának megsértése hólyaghuruthoz, pyelonephritishez, kőképződéshez vezethet.
Diagnosztikaa phimosis nem nehéz, a beteg panaszain és vizsgálatán alapul. Vizsgálatkor a fityma proboscisnak tűnik, a fej felszabadítására tett kísérlet sikertelen és súlyos fájdalmat okoz. A vizelés során a preputialis tasak jellegzetes duzzanata következik be, majd a vizelet vékony áramban vagy cseppenként kezd felszabadulni. A csatolt balanoposthitis viszketéssel, égéssel, a fityma bőrpírjával jár. Amikor megpróbálja belépni a fejbe vagy rátolni, fehéres, felhős váladék jelenik meg. A phimosis akut szövődménye a paraphimosis.
Kezelés.Veleszületett phimosis esetén a fityma külső nyílásának átmérőjének relatív csökkenése a legtöbb gyermeknél idővel elmúlik. A dinamikus megfigyelés általában a jövőben lehetővé teszi a műtéti kezelés szükségességének meghatározását.
A gyermek fityma normális fejlődésének felgyorsítása érdekében a pénisz fejét időszakosan elengedik. Ez könnyű mozdulatokkal, körültekintéssel, folyékony paraffin felhasználásával történik. Kerülje a fájdalmas érzéseket és a fityma külső nyílásának erőszakos szakadását. A durva manipulációk általában csak a könnyhely további hegesedéséhez vezetnek, és károsítják a gyermek pszichéjét. A hegesedés megelőzése érdekében kortikoszteroidokat és szalicilsavat tartalmazó kenőcsöket használnak. A gyulladásos folyamatban a fejet enyhe mozdulatokkal szabadítják fel, a szinéziákat fémszonda segítségével elválasztják, a felhalmozódott smegmát eltávolítják, a fürdőket 0,1% -os kálium-permanganát-oldattal készítik.
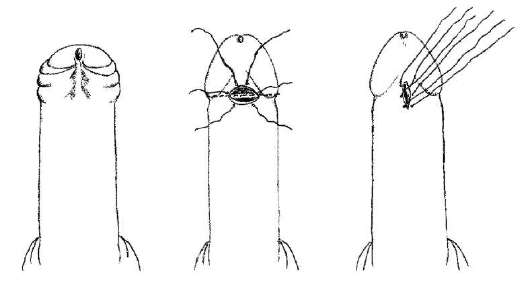
A cicatricialis és a bonyolult phimosis a műtéti kezelés abszolút indikációja. A műveletet kozmetikai és vallási okokból is elvégzik. Leggyakrabban a fityma körkörös kivágásából áll - körülmetélések(14.2. ábra). Plasztikai műtétet is végeznek a fityma külső nyílásának átmérőjének növelése érdekében, az utóbbi megőrzése mellett.
Előrejelzésidőben történő kezeléssel kedvező. A hosszú távú fimózis a péniszrák kialakulásának egyik kockázati tényezője.
Parafimózis- a phimosis szövődménye, amely a fityma keskenyedő gyűrűjének elmozdulása következtében jelentkezik a hüvelyi pénisz mögött. Egy idő után a pénisz fityma melletti szorítása kifejezetthez vezet

Ábra: 14.2.A fityma körkörös kivágása (körülmetélés):
és- a preputialis zsák boncolása; b- a fityma kivágása; nál nél, r- sebzárás
ödéma ezen a területen, a fej megsértése és a fityma fordított elmozdulásának lehetetlensége, vagyis a paraphimosis kialakulása (14.3. ábra). A paraphimosis sürgősségi segítséget igényel, mivel ez pénisz nekrózishoz vezethet.
A paraphimosis csökkentését (14.4. Ábra) bimanulárisan altatásban végezzük, miután a fejet és a fitymát glicerin-oldattal bőségesen megkenjük. Ha lehetetlen beállítani a fejet, beleértve az altatást is, akkor a visszatartó gyűrű disszekciója látható.
A pénisz rövid frenulumja önálló állapot lehet, vagy kísérheti a fimózist. Megnehezíti a szamárfedés feltárását
Ábra: 14.3.Parafimózis
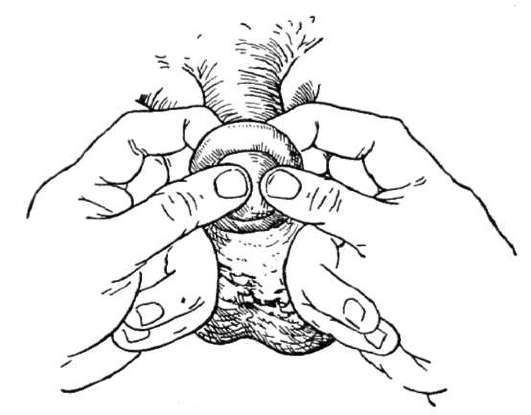
Ábra: 14.4.A paraphimosis csökkentése
Ábra: 14.5.A pénisz rövid frenumának plasztikai műtéte
pénisz és fájdalmat okoz az erekció és különösen a nemi aktus során. Ebben az esetben megsérül - vérzéssel könny vagy szakadás következik be. A kantár könnyei hegesek, ami tovább lerövidíti.
Kezelés működőképes, és egy rövid frenum keresztirányú boncolásából áll, a későbbi hosszanti varrással (14.5. ábra).
14.5. A PENIUS ÉLES KONDILOMÁMAI
A pénisz genitális szemölcsök- a fityma belső levelén, ritkábban a pénisz fején és a scaphoid fossa-ban előforduló polimorf villous növekedések, amelyeket az emberi papillomavírus (HPV) okoz.
Járványtan.A betegség azonos gyakorisággal fordul elő szexuálisan aktív férfiaknál és nőknél egyaránt. Az esetek 70% -ában mindkét nemi partnernél kimutatják a genitális szemölcsöket. A papillomavírus fertőzést az életkor növekedésével az előfordulás csökkenése jellemzi. A fertőzöttek legnagyobb százaléka a 30 év alatti korosztályban van.
Etiológia és patogenezis.Az emberi papillomavírus a papillomavírus családjába tartozik (Papillomaviridae).Körülbelül 120 genotípusa van, az anogenitális régió betegségeit azonban 6, 11, 16, 18, 31, 33, 35 típusú humán papillomavírusok okozzák.
A fertőzés szexuálisan, háztartáson keresztül terjed, orvosi kutatások és egy újszülött fertőzött születési csatornán való áthaladása során. Az emberi papillomavírusok, különösen a 16. és 18. típus, onkogén hatásúak, és kockázati tényezők a méhnyak- és péniszrák kialakulásában. A dohányzás az egyik tényező, amely a bennük lévő humán papillomavírus által a sejtek tumortranszformációját indukálja. A betegséget krónikus lefolyás és visszaesésre való hajlam jellemzi.
A papillomavírus-fertőzés patomorfológiai jelei a koiociták, diszkeratociták, valamint a bőrhám bazális és szuprabázisos rétegének hiperpláziája acanthosissal és papillomatosissal. Számos mitózis, a kötőszövet plazma és limfocita infiltrációja figyelhető meg.
Osztályozás.Az emberi papillomavírus mucocutan megnyilvánulásainak klinikai és morfológiai osztályozása a következőket tartalmazza:
■ nemi szemölcsök;
■ a szemölcsök papilláris fajtái (exofita növekedéssel);
■ lapos szemölcsök (endofita növekedéssel);
■ Buschke-Levenshtein óriási condyloma;
■ fordított kondilómák.
Nemi szemölcsök- halványvörös fibroepithelialis képződmények a bőr és a nyálkahártyák felületén vékony száron vagy széles alapon, hasonlóan a karfiolhoz (85. ábra, lásd a színbetétet). Alapjuk puha és nem tapad az alatta lévő szövetekhez. Szemölcsök lehetnek egyetlen,de gyakrabban megfigyelhető többszörös,szorosan elhelyezkedő képződmények. A genitális szemölcsök nem hajlamosak szivárogni és fekélyesedni.
Tünetek és klinikai lefolyás.A betegség látens lefolyását a panaszok hiánya jellemzi. A betegek általában orvoshoz fordulnak, amikor a papilloma-vírusfertőzés helyi megnyilvánulásai jelentkeznek. A nőknél a condylomák gyakrabban lokalizálódnak a szeméremajkakban, a vulvában, ritkábban a végbélnyílásban és a perianalis régióban, a férfiaknál - a péniszben, a perianalis régióban és ritkábban intraurethralisan. Ez utóbbi esetben dysuria, fájdalom jelentkezik a suprapubicus régióban és a nemi szervekben. Az esetek 10-20% -ában kimutatják a szivacsok vagy a disztális húgycső elváltozását.
Többszörös növekedéssel viszketés, paresztézia és kellemetlen érzés figyelhető meg a vászonnal való érintkezéskor, néha vérzést észlelnek.
Óriás condyloma Buschke-Levenshteinaz emberi papillomavírus 6. típusa okozza, és kötelező prekancer. Gyakrabban immunhiányos állapotú személyeknél alakul ki. A kezdeti megnyilvánulások a nemi szemölcsök, amelyek gyorsan növekednek és óriási szemölcsekké olvadnak össze. A maceráció és a büdös szag, valamint a nagy fókusz perifériája mentén kis genitális szemölcsök észlelhetők. Az ilyen típusú genitális szemölcsöket a laphámrá alakul át.
Diagnosztikapanaszok, anamnézis adatok, klinikai megnyilvánulások, szövettani és citológiai ellenőrzés, immunológiai elemzés alapján. Anamnézis szedésekor tisztázni kell, hogy a szexuális partnerek betegek-e.
A végső diagnózis után állapítható meg biopsziákaz anyag szövettani vizsgálatával. Célszerű használni PCRés módszer DNS- hibridizáció in situ.A méhnyakból, a húgycsőből és a vizeletből származó minták PCR-vizsgálatát végzik.
Kezelésa nemi szemölcsök eltávolítása. Ehhez használja: 1) helyi - citotoxikus gyógyszereket - podofillotoxint (con-dilin), podofillint, 5-fluorouracilt; 2) romboló fizikai módszerek (műtéti kivágás, kriodestrukció, lézerterápia, elektrokoaguláció); 3) destruktív kémiai módszerek (szalkoderm, triklór-ecetsav, feresol) és 4) immunológiai módszerek (interferon terápia).
A podofillotoxint (condilin) \u200b\u200ba pénisz condylomáihoz használják, és nem használják a húgycső és a perianalis régió elváltozásaihoz. A kondilin 0,5% -os alkoholos oldatát naponta 2-szer alkalmazza három napig. Az 5% -os 5-fluorouracil krém alkalmazása naponta egyszer, 7 napig, vagy hetente egyszer 10 hétig. Ezt a gyógyszert a húgycső condylomáihoz és az anorektális condylomatosishoz alkalmazzák. A folyékony nitrogénnel, nitrogén-oxiddal és szén-dioxiddal végzett krioterápia az érintett szövetek fagyasztását jelenti 10-90 másodpercig. A Solcodermot hetente 1-2 alkalommal genitális szemölcsökkel kezelik. A genitális szemölcsök kezelésére az interferonokat (egiferon, reaferon, intron-A, berofor) lokálisan és szisztémásan (szubkután, intramuszkulárisan, intravénásan) adják be.
A műtéti kivágást nagy kondilómák és a konzervatív terápia hatástalansága esetén alkalmazzák. Elektroizmetszést és lézeres terápiát alkalmaznak. A fityma kiterjedt elváltozása jelzi a körülmetélést.
Előrejelzéskedvező azonban a folyamat megismétlődése lehetséges, különösen immunhiányos állapotú betegeknél.
14.6. A PENIUS FIBROPLASTIKUS INDUKCIÓJA (A PEYRONY BETEGSÉGE)
A pénisz fibroplasztikus indurációja- olyan betegség, amelyet sűrű rostos plakkok képződése jellemez a kavernus tunica albuginea-jában
tel. Először 1743-ban Peyronie írta le, ezért a betegség viseli a nevét. Leggyakrabban a betegséget 40-60 éves betegeknél figyelik meg, de gyakran előfordul, hogy fiatalabb korban jelenik meg.
Etiológia és patogenezis.A pénisz fibroplasztikus indurálása gyulladásos folyamattal kezdődik a corpora cavernosa tunica albuginea-jában. A Peyronie-kór etiológiáját még nem határozták meg véglegesen. Úgy gondolják, hogy a közösülés során fellépő mikrotrauma, a diabetes mellitus, az érrendszeri érelmeszesedés, a szisztémás kollagenózis, az autoimmun folyamat stb. Rostos plakkok kialakulásához vezethet. A keletkező gyulladásos infiltrátum idővel lehatárolódik, helyébe kötőszövet lép, és a kalcium-só sűrűségét felhalmozva, jellegzetes porcot kap. Leggyakrabban a rostos plakkok a pénisz hátsó felületén helyezkednek el, de lokalizálódhatnak az intercavernous septumon is. A kavernás testek és a húgycső nem vesznek részt a folyamatban, ezért a vizelés nem zavart. A rostos plakk képződésének folyamata 6 hónaptól 1,5 évig tart. Idővel a tunica albuginea nyújthatósága a sérülés helyén csökken és a pénisz görbülete jelentkezik.
Tünetek és klinikai lefolyás.Nyugalmi állapotban a betegek nem panaszkodnak. Felálló állapotban, különösen közösülés közben, súlyos fájdalom jelentkezik, ami gyakran a beteget kényszeríti megállásra. Néhányan orvoshoz fordulnak, riasztva a pénisz mentén edzett területek megjelenésétől. Idővel a pénisz görbülete a plakkok lokalizációja felé mutat. A pénisz fájdalma és eltérése eleinte megnehezíti, majd lehetetlenné teszi a közösülést. Erekciós zavarok alakulnak ki.
Diagnosztika és differenciáldiagnosztika.A diagnózis panaszok, kórtörténet és a beteg vizsgálata alapján történik. Nyugodt állapotban a tapintással meghatározható egy vagy több porcos pecsét, amely a pénisz háti felülete mentén helyezkedik el a gyökérzetétől a fejéig. A tömítések gyakran hosszirányban lekerekítettek, különböző méretűek és fájdalommentesek. Határaik világosak, a felettük lévő bőr nem változik. Tegye lehetővé a diagnózist Ultrahang, röntgen, CTés MRIhímvessző. Ebben az esetben bármilyen sűrűségű és lokalizációjú plaketteket láthat, azok alakját, méretét és számát. A vazoaktív gyógyszerek bevezetése a corpora cavernosa-ba lehetővé teszi a pénisz eltérésének mértékének meghatározását.
A differenciáldiagnosztikát szifilitikus granulomával, poszttraumás heggel (a pénisz törésének következménye), leukocita infiltrációval leukémiával, cavernitissel és péniszrákkal végzik.
Kezeléslehet konzervatív és operatív.
Konzervatív kezelésalacsony kalciumtartalmú étrendet, gyulladáscsökkentő gyógyszerek, A- és E-vitaminok kinevezését, elektroforézist és fidoforézist lidázzal. A verapamilt a plakk meszesedésének megakadályozására írják fel. A glükokortikoidokat (hidrokortizon, dexametazon, triamcinolon) helyileg injektálják a lepedék területére. Fizioterápiás eljárásokat alkalmaznak: infravörös vagy hélium-neon lézer, magnetoterápia, extra
testi lökéshullám-terápia. A konzervatív terápiát hosszú ideig, körülbelül 6 hónapig és / vagy frakcionált tanfolyamokon végzik.
Sebészeta pénisz jelentős görbületével jelezte, lehetetlenné téve a közösülést. Az egyik leghíresebb a Nesbit művelet, amelynek célja a pénisz kiegyenesítése a tunica albuginea duplikatura létrehozásával a pénisz oldalán, a plakettel szemben. Ennek a műveletnek a fő hátránya, ezért nemrégiben ritkán hajtották végre, a pénisz hosszának rövidítése. Manapság gyakrabban alkalmazzák a plakkok kivágására irányuló műveleteket a keletkező hibák lezárásával különféle autológ graftokkal (érfal, tunica albuginea, fascia vagy bőrfedél) vagy szintetikus graftokkal. Kifejezett görbület és erekciós diszfunkció kialakulása esetén a plakkokat teljesen kivágják, és fallosz protéziseket végeznek.
Előrejelzésmegfelelő és időben történő terápiával kedvező, különben a betegség előrehalad és merevedési zavarhoz vezet.
Ellenőrző kérdések
1. Milyen okai vannak a varicocele-nek? Miért alakul ki az esetek döntő többségében az idiopátiás varicocele a bal oldalon?
2. Milyen korszerű módszerek vannak a varicocele műtéti kezelésére?
3. Hogyan lehet megkülönböztetni a spermatocele-t a funiculocele-től?
4. Mi a különbség a heremembránok veleszületett és szerzett cseppjei között, és mi a kialakulásuk mechanizmusa?
5. Mi az a transzillumináció?
6. Melyek a phimosis szövődményei?
7. Mi a pénisz nemi szemölcsének etiológiája?
8. Hogyan diagnosztizálják a Peyronie-kórt?
1. klinikai cél
Egy 45 éves beteg a herezacskó jobb felének megnagyobbodására panaszkodott, amelyet az elmúlt évben kezdett észrevenni. Ebben az időszakban a herezacskó mennyisége ötször megnőtt. Vizsgálatkor a testhőmérséklet normális, a herezacskó aszimmetrikus a jobb felének növekedése miatt. A bal here és az epididymis normális méretű és konzisztenciájú, fájdalommentes. Jobb oldalon a herezacskó bőre sima, nincs jellegzetes hajtogatás. Normál színű, a belül elhelyezkedő puha-rugalmas sima, fájdalommentes képződmény felett mozgatható. A belőle kiinduló spermatikus zsinór nem változik. A here és az epididymis nincs meghatározva.
Készítsen előzetes diagnózist. Mi a további vizsgálat és kezelés taktikája?
2. klinikai cél
Egy húszéves beteg súlyos fájdalmakra panaszkodott a péniszen. 12 órával a közösülés után jelentek meg. Ugyanakkor kezdte megjegyezni, hogy a pénisz korábban nehezen szabadon engedhető feje megmaradt
folyamatosan nyitva. Másnap a fájdalom fokozódott, elkezdődött a hüvelyi pénisz növekedése. A vizeletet nem zavarják. Vizsgálatkor a kifejezett ödémát és a hiperémiát körkörösen határozzák meg, lefedve a pénisz bőrének fejét. A preputialis tasak bőrének a fejre mozgatására tett kísérleteknek semmi hatása nem volt.
3. klinikai cél
Egy 39 éves beteg panaszkodik a pénisz fájdalmáról, amely élesen növekszik a bőr erekciójával, macerációjával és fekélyesedésével. Az anamnézisből ismert, hogy a romlásra hajlamos hasonló jelenségeket 3 hónappal a börtönből való szabadulás után kezdték észlelni, ahol a pénisz méretének növelése érdekében vazelinolajat injektált a pénisz bőre alá. A pénisz testén nézve meghatározzuk a szürke-sárga szín sűrű beszivárgását, a körülötte lévő bőr fekélyesedését és macerációját.
Állítson fel diagnózist és válasszon kezelési taktikát.
A férfi reproduktív rendszer szervei közé tartoznak a külső (pénisz, herezacskó) és a belső (prosztata mirigy, bulbourethralis mirigyek, szeminális vezikulák, vas deferens, herék és ezek mellékletei) nemi szervek.
A férfi reproduktív rendszer funkciói: reproduktív, endokrin (a herék és a prosztata részt vesznek a nemi hormonok szintézisében és anyagcseréjében), vizelet.
A férfi reproduktív rendszer szerveinek anatómiai és fiziológiai jellemzői.
Hímvessző- párosítatlan szerv, amelyet két üreges és egy szivacsos test alkot. A pénisz külsejét könnyen eltávolítható bőr borítja. A szivacsos test vastagságában áthalad a húgycső, amely a fej területén résszerű külső nyílással nyílik. A vérellátást a belső és (részben) a külső nemi artéria ágai végzik. A szivacsos és üreges testbe jutó vér kitölti őket, és biztosítja a szerv szükséges merevségét (erekció).
Prosztata (prosztata) - egy párosítatlan izom-mirigy szerv, amely a kis medencében helyezkedik el, anatómiailag két karéja van összekötve egy isthmussal. A húgycső felső harmada áthalad a prosztata mirigyén, a mirigy alapja érintkezik a hólyag nyakával és a herékhólyagokkal. A prosztatát egy kapszula borítja, amelynek töredékei a szerv vastagságába nőve alkotják annak lebenyszerkezetét. A stromát jól fejlett simaizomrostokkal, erekkel és idegekkel rendelkező kötőszövet képviseli. A parenchima számos mirigyből áll, amelyek csatornái a húgycső felső részeibe nyílnak. A prosztata mirigy titka a spermium egyik alkotóeleme, és nagy mennyiségben tartalmaz biológiailag aktív anyagokat (nemi hormonok, különféle fehérjék, citromsav, prosztaglandinok stb.), Amelyek miatt az ejakulátum szükséges térfogata és biológiai tulajdonságai biztosítottak. A mirigy részt vesz a nemi hormonok anyagcseréjében, szabályozza a spermatogenezist és a hipotalamusz-hipofízis rendszer aktivitását.
Bulbourethralis mirigyek - periurethralisan helyezkedik el, a húgycső prosztata mirigyből való kijáratának szintje alatt. Alveoláris-tubuláris szerkezettel rendelkeznek, a csatornák a húgycső felső részeibe nyílnak. A mirigyek titka védi a húgycső nyálkahártyáját a káros hatásoktól.
Seminalis vezikulák - páros mirigyszekretáló szerv, amely a prosztata felett, a hólyag aljának mögött és oldalán helyezkedik el. A vezikulák szekréciója az ejakulátum része, és biztosítja a megtermékenyítéshez szükséges spermiumok biokémiai paramétereit.
Vas deferens - a vas deferens része, fejlett izomhártyája van, amelynek összehúzódása biztosítja az ejakulációt. A vese deferens a szeminális vezikulák csatornáival összekapcsolva alkotja a magömlő csatornát. Átmegy a prosztata mirigy vastagságán és kinyílik a húgycsőbe.
Herék - A herezacskóban elhelyezkedő páros férfi nemi mirigyek. A herét a herezacskó és a spermatikus kötél rögzíti, amely magában foglalja a herék artériáit, vénáit, idegrostjait, nyirokerekét és a deferenseket. A mirigyeket serózus kapszula borítja, amely válaszfalakat képez, amelyek a szerv lebenyszerkezetét biztosítják. A here sztróma interstitialis (intrafollikuláris) Leydig sejtekből és kötőszöveti rétegekből áll, erekkel és idegrostokkal. A parenchyma egy spermatogén hámmal bélelt tubulusrendszer és egy dinamikusan megújuló sejtpopuláció, amely spermatogoniából, I. és II. Rendű spermatocitákból, spermatidákból és spermatozoákból áll. A herék parenchimális elemei közé tartoznak a Sertoli-sejtek (támogató sejtek), amelyek biztosítják a spermatogén epithelium trofizmusát és a vér-here gátat képezik. Az endokrin funkciót az ösztrogén, az androgénkötő fehérje és az inhibin szintetizálásával is ellátják, amelyek az agyalapi mirigyre hatnak és csökkentik a tüszőt stimuláló hormon szekrécióját. Ez a rendszer biztosítja az elsődleges és másodlagos nemi jellemzők kialakulását, a spermatogenezis szabályozását és a reproduktív potenciál megvalósulását. Az agyalapi mirigyben termelődő luteinizáló hormon hatása alatt a Leydig sejtek tesztoszteront termelnek és szabadítanak fel, amely aktiválja a spermatogén epithelium és a Sertoli sejteket (20-1. Ábra).
A herék fő funkciói a spermatogenezis és a férfi nemi hormonok termelése.
Ábra: 20-1. A hereműködés hormonális szabályozása.
A NEMZET BETEGSÉGEI
A nemzetség nem daganatos betegségei
A pénisz leggyakoribb nem daganatos betegségei gyulladásosak vereség.
Balanoposthitis
A balanoposthitis a hüvelyi pénisz bőrének és a fityma belső rétegének gyulladása. Ez egy gyakori betegség, amely fertőző folyamaton alapul (staphylococcusok, streptococcusok, Trichomonas, gombás fertőzések), a fertőzés gyakran szexuális érintkezés útján alakul ki. A balanoposthitis kialakulását kedvezőtlen interakciós háttér segíti elő - diabetes mellitus, krónikus fertőző és gyulladásos betegségek, valamint immunhiányos állapotok. Gyakran a betegség a húgycső gennyes elváltozásával jár. A klinikai kép és a morfológiai változások jellemzőitől függően akut és krónikus balanopostitist különböztetnek meg.
Akut balanoposthitis. Akut gyulladásos folyamat a hüvelyi pénisz bőrén. Megkülönböztetünk hurutos, gennyes, gennyes-fekélyes, gangrenos formákat.
Ar Catarrhal. Gyulladás, hiperémia, a hüvelyi pénisz és a fityma ödémája. A folyamat előrehaladtával az érintett epidermisz elutasításra kerül, felszíni erózió alakul ki a macerációs zónában.
◊ Gennyes és gennyes fekélyes. Fejleszteni mély hibák kialakulása.
Ang Gangrenous. A gennyes-fekélyes balanoposthitis kimenetelében a gangréna kialakulása figyelhető meg a pénisz hatalmas nekrotikus változásaival.
Krónikus balanoposthitis. A hüvelyi pénisz és a fityma bőrén cicatricialis változások alakulnak ki, amelyek a phimosis megjelenéséhez vezetnek.
A differenciáldiagnózist szifilisz és chancre esetén kell elvégezni.
Cavernite
A kavernitis a pénisz corpora cavernosa gyulladása, amely ritka. A betegség oka a fertőző kórokozók behatolása a corpora cavernosa-ba hematogén úton (trauma vagy különféle gyógyszerek intrakavernás beadása) vagy akut gennyes urethritis szövődményeivel.
Rostos változások a péniszben
Phimosis - veleszületett vagy szerzett kóros szűkület lyukak szélső hús, amely nem teszi lehetővé a pénisz hüvelyének kitettségét. Phimosis esetén a húgycső külső nyílásából kifolyó vizelet belép a fityma zsákjába és kinyújtja. Az állandó irritáció balanoposthitishez vezethet, ami tovább súlyosbítja a fityma szűkületét. A pénisz fejének kényszerű expozíciója a fityma gyűrűjének megsértéséhez vezethet, az ilyen betegséget parafimózisnak nevezik. A phimosis megnehezíti a szexet, és a férfi meddőségének oka lehet.
A pénisz viszonylag ritka betegségei a Peyronie-kór, a kavernosus fibrózis, a priapizmus, az oleogranuloma, a hypospadias és az epispadiák, a pénisz rövid frenulumja, a traumás sérülések.
Peyronie-kór
A Peyronie-kórra (a pénisz fibroplasztikus indurációjára) jellemző, hogy a tunica cavernosa sűrű plakkjai képződnek, ami fájdalmas erekcióhoz, a pénisz görbületéhez és merevségének csökkenéséhez vezet. A 40-60 éves férfiak gyakrabban betegednek meg, a populációban 0,3-1% az elterjedtség.
Etiológia és patogenezis a jelenlegi betegség nem teljesen világos. A tunica albuginea mikrotraumáját a betegség legvalószínűbb okai között tartják számon. Feltételezzük, hogy a vékony erek megrepedése miatt keletkező vérzések később sűrű heg kialakulásával szerveződnek.
Az elmúlt években olyan adatok jelentek meg, amelyek lehetővé teszik a Peyronie-betegség polietetológiai betegségnek való tekintését, amelynek kialakulásában nemcsak traumatikus, hanem gyulladásos, genetikai és immunológiai tényezők is szerepet játszanak.
Klinikai kép... A betegség leggyakoribb megnyilvánulása tapintható plakk jelenléte (a betegek 78-100% -ában található meg), a pénisz görbülete (52-100%), fájdalmas erekció (kb. 70%). A plakkok mérete néhány millimétertől néhány centiméterig terjed, átlagosan 1,5-2 cm, a pénisz háti, ventrális és laterális görbülete a lokalizációtól függően megkülönböztethető.
Priapizmus
Priapizmus - kóros állapot, amelyben hosszan tartó (több mint 6 órán át tartó) fájdalmas erekció alakul ki a barlangi testeket kitöltő vérrel, nem társul szexuális izgalommal, és nem tűnik el közösülés után. A priapizmus a központi idegrendszer elváltozásaival, néhány helyi kóros folyamatmal fordul elő, lehetséges egy adagolási forma.
Cavernosus fibrózis
A kavernosus fibrózis egy olyan folyamat, amelyet a pénisz corpora cavernosa szövetének szklerózisa jellemez, az erekciós funkció teljes vagy részleges elvesztésével. A kavernosus fibrózis extrém mértéke a corpora cavernosa szklerózisa. A legtöbb gyakori okok a corpora cavernosa priapizmusa és gyulladása. A 3 napnál hosszabb ideig tartó priapizmus a fibrózis legsúlyosabb formáihoz vezet, amikor a barlangszövetben a nekrózis gócai jelennek meg. A Peyronie-kór ritkán okozza a kavernás fibrózist, mert kóros folyamat általában a tunica albuginea-ban lokalizálódik.
Oleogranuloma
Az oleogranuloma olyan daganatszerű reakció, amely vegyi anyagok (szilikon gél, folyékony paraffin stb.) Bevezetése eredményeként alakul ki a pénisz bőre alatt. Az oleogranuloma morfológiai lényege az idegen testre adott reakció kialakulása, amely krónikus gyulladással és az érintett szerv kifejezett fibroplasztikus változásainak kialakulásával nyilvánul meg. Gyakran megfigyelhető a durva cicatricialis deformitások kialakulása, amelyek jelentősen bonyolítják vagy kizárják a nemi közösülést.
Hypospadias
A hypospadias a pénisz rendellenessége, amelyben a húgycső külső nyílása az alján, a perineumhoz közelebb, a törzs közepén vagy a pénisz feje közelében nyílhat meg. Kiosztani a perineális, szár és capitate hypospadiasokat.
Epispadias
Az Epispadias anomália a pénisz fejlődésében (a húgycső elülső falának teljes vagy részleges lezárása). A teljes epispadiák az epispadiák egy olyan formája, amelyben a húgycső elülső fala teljes hosszában hiányzik, a hólyag külső nyílása a szeméremrészben található, a hólyag elülső falának és nyakának izomrétegei pedig hiányoznak vagy fejletlenek. A szár epispadiák az epispadiák egyik formája, amelyben a húgycső külső nyílása a pénisz hátsó részén nyílik.
A pénisz rövid frenulum
A rövid frenulum a pénisz szerkezetének veleszületett jellemzője, ami megnehezíti a nemi életet a férfi fájdalmas közösülése miatt. A betegség fő megnyilvánulása a frenum megrepedése, amelyet a pénisz frenumának artériájából származó súlyos vérzés követ.
A pénisz traumás sérülése
A sérülések közé tartozik a pénisz zúzódása, amely akkor fordul elő, ha traumatikus erő hat egy nem felálló szervre. A pénisz traumás sérüléseinek diagnosztizálásakor a pénisz törésének fogalmát használják (a tunica albuginea és a barlangtestek szövetének károsodása). Ez akkor fordul elő, amikor a felálló pénisz hajlásra kényszerül. A pénisz elmozdulása ritkább, mint a repedés, és a károsodás mechanizmusa ugyanaz. A barlangtesteket a szeméremcsontokkal és az ínszalagokkal összekötő sűrű zsinórok elszakadnak, amelyek a péniszt a szemérem szimfízishez rögzítik.
A Büntetés daganatai
Pénisz neoplazia
A daganatok nem különböznek szignifikánsan a más lokalizációjú tumoroktól.
Nemi szemölcsök
A condyloma a pénisz leggyakoribb daganata.
A betegség oka az emberi papillomavírus (HPV). A genitális szemölcsök a férfiak és a nők külső nemi szerveinek bőrének nedves felületén vagy nyálkahártyáján fordulhatnak elő. A HPV-fertőzés nemi érintkezés útján terjed, ezért nemi úton terjedő betegségnek minősül. Az emberi papillomavírus minden típusa közül a HPV 6 és 11 a legfontosabb.
A pénisz fejének koronális barázdája és a fityma belső felülete a genitális szemölcsök tipikus lokalizációja. A daganatot egy vagy többszörös, kicsi (akár több milliméteres), vöröses-rózsaszínű papilláris növekedés képezi egy száron vagy széles alapon, kifelé hasonlítva a karfiolra. Ők hasonló felépítésű más lokalizációjú papillómákkal, de kifejezettebb a stroma komponens. A szemölcsöket borító rétegzett laphámban hiperpláziát, hiperkeratózist és acanthosist észlelnek. A hámsejtekben gyakran kiderül a HPV-fertőzésre jellemző citoplazma vakuolizációja (coylocytosis).
A pénisz jóindulatú és rosszindulatú daganatai között egy köztes helyzetet egy óriási, helyi invazív növekedéssel (verrucous vagy verrucous condyloma) és intraepithelialis (non-invazív) rákkal rendelkező condyloma foglal el.
Óriás condyloma
Az óriás condyloma (Buschke-Levenstein tumor) olyan magányos exofita csomóként jelenik meg, amely el tudja takarni és elpusztíthatja a pénisz jelentős részét.
Az óriás condyloma szintén társul a HPV fertőzéssel, de a genitális szemölcsöktől eltérően képes helyi invázióra, és eltávolítása után gyakran megismétlődik. A rosszindulatú daganatokra jellemző néhány jelet mutat, de nem áttétképződik, ami lehetővé tette a korlátozott malignus potenciállal rendelkező daganatok csoportjára való utalást. Mikroszkóposan exofitikus (papilláris-villus struktúrák képződése, hiperkeratózis és koilocitózis) és endofitikus (inváziós területek, tumorsejtek terjeszkedése) daganatnövekedés detektálható.
Intraepithelialis rák
Carcinoma in situa külső férfi nemi szervek három változatban nyilvánulnak meg: Bowen-kór, Keir erythroplasia és bowenoid papulosis. A non-invazív rák ezen formáinak kialakulásának legvalószínűbb okát jelenleg a HPV 16, 18, 31, 33 és más, a magas karcinogén kockázatú papillomavírusok csoportjába tartozó típusoknak tekintik.
Betegség(dyskeratosis) Bowen
35 évesnél idősebb férfiaknál találhatók meg. A dyskeratosis a pénisz testét és a herezacskót érinti. Külsőleg a neoplazma egyetlen, sűrű, szürkésfehér plakk formájában van, felszíni fekélyesedéssel és varasodással. Mikroszkóposan a karcinóma in situ minden jele kiderül a rétegzett laphám hámjában. Az esetek 10-20% -ában a betegség invazív rákká válik.
Erythroplasia Keira
A hímvessző és a fityma fejének bőrén egyszeri vagy többszörös rózsaszín-vörös elváltozás formájában alakul ki, bársonyos, néha pelyhes felületű. Mikroszkóposan változó súlyosságú dysplasia található ezekben a gócokban.
A PROSTÁT BETEGSÉGEI
A prosztata mirigy betegségei közül megkülönböztetik a fejlődési rendellenességeket, a gyulladásos betegségeket és a daganatokat.
A PROSTÁT FEJLESZTÉSÉNEK HIBái
A mirigy rendellenességei ritkák, ezeket a prosztata kialakulásának megsértése okozza az embriogenezisben.
Ezek közé tartozik a prosztata mirigy agenesise és hypoplasia (a prosztata szövetének teljes hiánya vagy fejletlensége), ectopia, kiegészítő mirigy, valódi ciszta.
A prosztatamirigy rendellenességeinek fő megnyilvánulása a reproduktív és a húgyúti rendszer diszfunkciójához kapcsolódik.
A PROSTATUS GYULLADÁSA
A prosztatagyulladás a prosztata mirigy gyulladásos betegségeinek csoportja, amelyek etiológiájában, patogenezisében, prevalenciájában, lefolyásában és a klinikai és morfológiai megnyilvánulások jellemzőiben különböznek egymástól.
A prosztatagyulladás etiológiája gyakran fertőző tényezőkkel (baktériumok, vírusok, gombás fertőzés) társul. A prosztatagyulladásnak vannak bakteriális, nem bakteriális formái. A mirigy nem fertőző gyulladásának okai fizikai és kémiai hatások (a váladék vagy a vér hosszan tartó stagnálása a mirigyben). Gyakran a prosztatagyulladás etiológiája nem állapítható meg.
Bakteriális prosztatagyulladás
A bakteriális prosztatagyulladás a húgyúti fertőzés következményeként jelentkezik a fertőzött vizelet prosztatába történő visszafolyása, valamint a végbélből származó fertőzés limfogén terjedése, a kórokozók hematogén terjedése révén a bakterémia során. A downstream prosztatagyulladás lehet akut vagy krónikus.
Akut bakteriális prosztatagyulladás. A gram-negatív baktériumok fertőzése a prosztatagyulladás fő oka ( Escherichia coli, Enterobacteriaceae, Neisseria gonorrhoeae, Trichomonas vaginalis). Hajlamosító tényezők a húgyúti fertőzés, a nemi úton terjedő betegségek és az általános hipotermia. Morfológia az akut bakteriális prosztatagyulladás nem specifikus. A hurutos, follikuláris és parenchymás prosztatagyulladás szakaszai vannak.
Ar hurutos forma. A prosztata mirigyek csatornáinak súlyos neutrofil infiltrációja az erek torlódásának és a stroma ödémájának hátterében alakul ki.
◊ follikuláris forma. A prosztata szekréciós részeiben a gyulladásos infiltráció fókuszai csatlakoznak a csatornák változásához.
◊ Parenchymás forma. Diffúz infiltrátumok keletkeznek, amelyek főleg neutrofilekből állnak, tályogok és granulációs gócok jelennek meg.
Az akut bakteriális prosztatagyulladás szövődményei az urogén szepszis, a vizelet visszatartása.
Krónikus bakteriális prosztatagyulladás. A 20-50 éves férfiak 30% -ánál diagnosztizált gyakori betegség. A betegség ezen formája az akut prosztatagyulladás szövődménye lehet, vagy önálló betegségként alakulhat ki. Etiológia: fertőzés Chlamydia trachomatis, Trichomonas vaginalis, Mycoplasma, Ureaplasma urealyticum Az alsó húgyúti fertőzések, a hosszan tartó szexuális absztinencia, a szabálytalan szexuális tevékenység, a megszakított nemi aktus, a fizikai inaktivitás, az étkezési tényezők (alkohol, fűszeres és fűszeres ételek stb.) hajlamosak a fertőzésre. Morfológiailag a prosztata mirigy megnagyobbodott, tömörödött, deformálódott. A stroma gyulladásos gócokat tartalmaz, amelyek limfocitákat, plazma sejteket és makrofágokat tartalmaznak. A granuláció és a rostos szövetek szaporodását gyakran kimutatják. A betegség hosszú ideig tart, ellenállást mutat a gyógyszeres terápiával szemben; a remisszió általában komplex antibakteriális és gyulladáscsökkentő terápia után következik be. Krónikus bakteriális prosztatagyulladás szövődményei - visszatérő húgyúti fertőzések, meddőség.
Granulomatous prosztatagyulladás
Ritka betegség specifikus fertőzésekkel (szifilisz, tuberkulózis és gombás fertőzések) társul. A fertőző folyamatra jellemző granulomatózus változások vannak, amelyek a prosztata mirigy elváltozását okozták. A prosztata stroma limfohistiocita infiltrációját, a rostos szövetek szaporodását gyakran megjegyzik.
A prosztata malakoplakia
A prosztatamirigy malakoplakia egy krónikus granulomatosus gyulladás, amelynek morfológiai jelei jellemzőek a betegségre (a mirigyek sorvadása kombinálódik a csatornák hámjának proliferációjával és metaplasiájával, cribrous és papilláris struktúrák kialakulásával).
Krónikus, nem bakteriális prosztatagyulladás
Az ismeretlen etiológiájú krónikus prosztatagyulladás leggyakoribb formája. A betegséget gyakrabban 50 év feletti férfiaknál észlelik. A mirigyek kitágultak, tele vannak neutrofilekkel. A szomszédos szövetbe limfociták, plazma sejtek, makrofágok kerülnek.
A PROSTÁT TUMORAI
A prosztatarák lehet jóindulatú vagy rosszindulatú. Jóindulatú daganatok: bazális sejt és jóindulatú hiperplázia, prosztata intraepithelialis neoplasia stb. Malignus daganatok - prosztatarák, ductalis adenocarcinoma, pikkelyes sejt és adenosquamous rák, átmeneti sejtes carcinoma, rosszul differenciált kolloid és gyűrűs carcinoma (nem differenciálva)
A prosztata mirigy daganatai közül leggyakrabban jóindulatú hiperpláziát és prosztatarákot diagnosztizálnak. A rák egyéb morfológiai változatai ritkábban fordulnak elő.
Jóindulatú prosztata hiperplázia
A jóindulatú hiperplázia (BPH) a prosztata periurethralis részének dyshormonális rendellenessége, amelyet a mirigy méretének növekedése jellemez, ami a hólyag kivezetésének elzáródásához vezet. Az első helyet foglalja el a férfi nemi szervek összes daganata között: Oroszországban a BPH jelenleg a kaukázusi férfiak 25% -ában, 50 év után 50% -ban, 70 év után a férfiak 90% -ában található meg. A BPH tumoros jellegét megerősíti a genom-rendellenességek, az aneuploid sejtvonalak és a karcinoembrionális antigén expressziója.
Patogenezis... A BPH kialakulása a szérum 17 fokozatos növekedésével jár β - ösztradiol és ösztron, amelyek a férfiak tesztoszteronból és androsztenedionból történő metabolikus átalakulása eredményeként keletkeznek 50 év után. Ezt megerősíti az a tény, hogy a BPH korai szakaszában a legtöbb esetben a prosztata mirigy ösztrogénérzékeny periurethralis (tranziens) zónájában lokalizálódik. A krónikus gyulladás bizonyos szerepet játszik a patogenezisben: a BPH-ban szenvedő betegek többségében krónikus prosztatagyulladást (beleértve a fertőző etiológiát is) diagnosztizálnak.
Clinico-laboratóriumi diagnosztika A BPH a teljes szérum prosztata-specifikus antigén szintjének meghatározásán alapul: a normál koncentráció a 40 éves férfiaknál 0-2,0 ng / ml, a 60 éveseknél 0-3,8 ng / ml, a 80 éveseknél 0-7,0 ng / ml. ml. BPH-ban ezen antigén szintje 50 ng / ml-re emelkedhet.
Morfológiai kép. A prosztata mirigye megnagyobbodott, sűrűn rugalmas konzisztenciájú, a különböző méretű csomópontok megjelenése jellemző (a vas diffúz növekedésével sima felülete van, göbös - durva). Az átlagos lebeny, amely a húgycső és a hólyagnyak lumenjébe nyúlik ki, a legnagyobb mértékben nő; a kapszula és a csomók között általában normális mirigyszövet marad (20-2. Ábra). A prosztata mirigy metszésén egyértelmű határokkal rendelkező csomópontok találhatók, amelyeket kötőszöveti rétegek választanak el egymástól. Nagy csomópontokban a vérzések, nekrózisok gócai találhatók, és a megnagyobbodott hiperplasztikus acinokban kimutatják a fogakat. Mikroszkóposan megkülönböztetik a BPH szövettani formáit: egyszerű mirigyes, papilláris, cribrous, mirigy-rostos, mirigy-rostos-izmos, izom-mirigyes, izom-rostos.
Ábra: 20-2. Jóindulatú prosztata hiperplázia. Hematoxilinnal és eozinnal festett (x100).
Egyszerű mirigyes forma. Leggyakrabban előfordulnak, és a fejlett lekerekített, kitágult (a kis ciszták megjelenéséig), elágazó acinik kialakulása jellemzi, amelyek lobuláris struktúrákat alkotnak. Túlsúlyban vannak a stroma felett, és különböző magasságú egyrétegű prizmatikus hámmal vannak bélelve. A hiperplasztikus acini hámjában egyes apudociták vannak jelen; a citoplazmatikus szemcsékben kromogranin A, kalcitonin-szerű fehérjék, szinaptofizin, neuron-specifikus enoláz stb. Néhány acini lumenében gyengén eozinofil nyálkaelválasztás és amiloid testek találhatók.
A BPH papilláris és cribrous formáit a hiperplasztikus acinokban jelentős számú papilláris és rácsszerkezet jelenléte jellemzi.
Mirigyes rostos és mirigyes rostos-izmos formák viszonylag gyakoriak.
Izom-mirigyes és izomrostos (leiomyomatous, acinarless) formákat ritkán diagnosztizálnak.
Ezeknek a formáknak a nevét a tumor bármely összetevőjének túlsúlya határozza meg.
BPH esetén gyakran megfigyelnek másodlagos változásokat a prosztatában: gyulladás, nekrózis (infarktus) és különféle keringési rendellenességek (rengeteg, ödéma, kisebb vérzések, trombózis). A megmaradt acini hámjának infarktuszónáinak perifériáján időnként fokális laphámsejtes metaplázia alakul ki. A BPH eseteinek 20% -ában 70 évesnél idősebb személyeknél atípusos adenomatous hyperplasia, prosztata intraepithelialis neoplasia vagy erősen differenciált adenocarcinoma található.
Bonyodalmak... A BPH leggyakoribb szövődményei a húgycső és a hólyag nyakának összenyomódása és deformációja, a vizelet kiáramlásának nehézségei. A húgycső progresszív elzáródása a hidrouretra, a hidronephrosis kialakulásával és ennek eredményeként veseelégtelenséggel jár. A hólyag falában a kompenzációs hipertrófia jelei mutatkoznak, túlzott vizeletfelhalmozódás van a hólyagban és másodlagos fertőzés. Talán a cystitis, pyelitis, emelkedő pyelonephritis, urogén szepszis kialakulása. Az esetek 4-10% -ában, a régóta fennálló noduláris hiperplázia miatt végzett műveletek során adenokarcinómát detektálnak a prosztatában.
A bazális sejtek hiperpláziája
A bazális sejtek hiperpláziája ritka. Ez egy jóindulatú prosztata elváltozás, amely a prosztata tranziens és perifériás zónáiban alakul ki. A klinikai kép megegyezik a BPH-val. Morfológia: a csomópontok parenchymáját kis szilárd fészkek és zsinórok képviselik, amelyek monomorf, sötét bazális sejtekből épülnek fel, viszonylag magas mag-citoplazmatikus aránnyal. A differenciáldiagnosztikát BPH-val, prosztata intraepithelialis neoplasiával, prosztatarákkal végzik.
Prosztata intraepithelialis neoplasia
A prosztata intraepithelialis neoplazia (PIN, atipikus primer hiperplázia, nagy acináris atipikus hiperplázia, ductal-acinar dysplasia) egy fokális proliferatív folyamat az acini bélésében, amelyet fokozatosan progresszív atypia és a szekréciós-világító sejttípus polimorfizmusa kísér. A prosztata intraepithelialis neoplasia lehet alacsony minőségű (kezdeti diszplázia, acináris hámsejtek enyhe dysplasia) és magas fokú rosszindulatú daganat (mérsékelt dysplasia, súlyos dysplasia, carcinoma ban ben szitu, ábra. 20-3). A betegséget gyakran 60 éves kor után diagnosztizálják, és nincsenek jellegzetes tünetei. A magas rosszindulatú daganat prosztata intraepithelialis neopláziája az esetek 100% -ában a prosztatarák kialakulásával végződik.
Ábra: 20-3. Magas fokú prosztata intraepithelialis neoplasia. Hematoxilin és eozin festés (x200).
Prosztata rák
A prosztatarák a férfiak körében a negyedik leggyakoribb rák. A betegséget idős és idős korban klinikailag diagnosztizálják.
Etiológia... A mirigyrák kialakulásának okai között nagy jelentőséggel bírnak a genetikai tényezők (a prosztatarák "családi" eseteire jellemző kromoszómális aberráció lq24-25). A vírusok (herpes simplex, citomegalovírus, RNS-tartalmú) szerepét tárgyalják, a gumi-, textil- és más iparágak, valamint a kadmium és a sugárzás komponensei rákkeltő hatásúak. Legmagasabb érték a prosztatarák etiológiájában a dyshormonális változásoknak tulajdonítják. Ebben az esetben a szérum androgének tartalmának nincs diagnosztikai értéke. A daganatszövetben a tesztoszteron, a dihidrotesztoszteron és az androsztenedion koncentrációja növekszik, az ösztron / androszteron arány (vizeletben) nőhet.
A növekedés kezdeti szakaszában a prosztatarák látensen fejlődik. A diagnózis idején csak a betegek 10% -ában a tumor mikroszkópos, és biopsziás mintákban található meg. Az esetek 30% -ában a daganat klinikailag meghatározott térfogattal rendelkezik, és az esetek 50% -ában a folyamat a szerv nagy részét érinti, és limfogén metasztázisok kísérik a regionális nyirokcsomókat. Az esetek 10% -ában invazív tumor, távoli limfogén áttétekkel, növekvő fájdalommal a kismedencei régióban, a hólyag nyakának és / vagy végbélének összenyomásának és hematuriának. A progresszió előrehaladtával a csontváz hematogén metasztatikus elváltozásai, a kismedencei szervek inváziója alakul ki. A legtöbb betegben a prosztatarák hormonérzékeny daganat. A digitális rektális vizsgálat, a prosztata transzrektális ultrahangvizsgálata és a vérplazma prosztata-specifikus antigénszintjének meghatározása együttesen a szabad és az összes frakció arányának értékelésével vagy a szabad antigén relatív mennyiségének feltárásával (az arány általában kevesebb, mint 0,15, és a szabad prosztata specifikus mennyisége) antigén kevesebb, mint 25%). A legmegbízhatóbb diagnosztikai módszer azonban a multifokális punkciós biopsziával és az azt követő prosztatektómiával végzett szövettani vizsgálat.
Morfológiai kép. Makroszkopikus prosztatarák általában a prosztatában több sűrű sárga-fehér csomó jelenléte jellemzi, amelyek a mirigy perifériája mentén és a kapszula alatt helyezkednek el. Mikroszkóposan leggyakrabban a prosztata mirigy adenokarcinómáját detektálják, amelyet közepes és kis méretű atipikus mirigyek komplexeinek képződése jellemez, általában monomorf kocka vagy hengeres sejtekkel bélelve (20-4. Ábra). Néha vannak papilláris vagy cribrous szerkezetű adenocarcinoma változatok. Az adenokarcinóma erősen, közepesen és gyengén differenciált változatai nemcsak a sejtes atipizmus súlyosságában, hanem a sztróma-parenchimális arányban, valamint a daganatszövet által képzett szabályos struktúrák jelenlétében vagy hiányában is különböznek egymástól.
Ábra: 20–4. A prosztata adenocarcinoma. Hematoxilin és eozin festés (x200).
A prosztatarákban számos rendszert alkalmaznak a daganatos elváltozások súlyosságának felmérésére. Gleasson rendszere (D.F. Gleasson) a legelterjedtebb, a szövettani differenciálódás öt fokát és a parenchimális struktúrák növekedését különböztetik meg benne. Ugyanakkor a 3., 4. és 5. fok külön alkategóriákat (A, B és C) tartalmaz morfológiai különbségekkel. A patológiás szövet differenciálódásának fokának változékonysága miatt a daganat különböző részein a rendszer bizonyos rendet feltételez az egyik vagy másik fokozatot jelölő mutatók összegzéséről.
1. fokozat Ritkán határozott. Az ilyen fokú rák a szerv tranziens zónájában észlelhető. A világos határokkal rendelkező tumorcsomó parenchyma kis és közepes méretű, szorosan fekvő monomorf acinikból képződik, amelyeket keskeny stroma rétegek választanak el egymástól. Az acini bélését könnyű köbös és hengeres szekréciós-luminalis glandulociták alkotják, kissé megnagyobbodott atipikus magokkal. Az alapréteg sejtjei hiányoznak. Néhány acini lumenében sokszögű eozinofil kristályoidok találhatók.
2. fokozat. Jellemzője, hogy a daganatos csomópont kevésbé határos határai vannak a korlátozott infiltratív növekedés miatt, az acinik észrevehetően különböznek méretükben és alakjukban, szétszórtan fekszenek, és gyakran meglehetősen széles stromális rétegek választják el őket. Nincs egyértelmű citológiai különbség az 1. évfolyamtól.
3. fokozat A formák szerint osztályozzák őket: A, B és C. A 3A és 3B formájú rákos parenchyma abban különbözik az előző két foktól, hogy a tumor acini még nagyobb távolságra van egymástól, valamint szerkezetük és méretük változatossága (közepestől nagyig).
3A. Az acini lumenjének nagy kaliberét és szerkezetük számos változatát tárják fel (hosszúkás és elágazó szerkezetek). A papillák képződése nem jellemző.
3B. Az Acini kis méretű, tiszta infiltratív növekedést mutat és sötét sejtbéléssel rendelkezik. A kép hasonlít egy skirroid adenokarcinómára, amelyben a kis acinok egy részénél nincs lumen.
3C. Viszonylag nagy, világosan körvonalazott acini aggregátumok képviselik cribrous (szilárd mirigyes), valamint papilláris vagy cribro-papilláris struktúrákkal. Ebben a formában a prosztata csatornái érintettek lehetnek.
4. fokozat Az A és B formában kifejezve
4A. Vagy a kis acini és / vagy a szilárd mirigyes komplexek nagyfokú összefolyó növekedése, kis résekkel, vagy a cribrous szerkezetek kiterjedt területei.
4B. Eltér a daganatos sejtek korábbi könnyű, néha optikailag üres citoplazmájától, amelyek hasonlóak a tiszta sejtes veserákhoz. Ebben a szakaszban az invázió kifejezett jelei vannak.
5. fokozat. Két űrlapot tartalmaz: A és B
5A. A rákos parenchima elszigetelt, lekerekített, nagyfokú, szilárd mirigyes és cribros komplexei tárulnak fel, amelyek nekrotikus tömegeket tartalmaznak a lumenben.
5B. Rosszul differenciált fajták, nagyon kis csúnya mirigyek diffúz növekedésével, valamint anaplasztikus fajtákkal, amelyek rendkívül atipikus és polimorf ráksejtek laza növekedését mutatják.
A prosztata mirigy tumor elváltozásának végső értékelését a Glisson-rendszer szerint a vizsgált szövetminta különböző részeiben azonosított két szélső fok összegzéséből nyerjük. A rosszindulatú daganat minimális mértéke 2 (1 + 1) pont, a maximális 10 (5 + 5) pont.
OsztályozásTNM- közös osztályozás a daganatos folyamat súlyosságának értékelésére. Megnevezések: T - primer tumor, N - a nyirokcsomók károsodása, M - metasztázis.
T 1 - a daganatot a változatlan prosztata szövet vastagságában észlelik.
T 2 - a daganat a prosztata belsejében helyezkedik el, deformálva a szerv kontúrját, de nem nő a szeminális vezikulákba és az oldalsó barázdákba.
T 3 - a daganat a prosztata mirigyén kívül növekszik, befolyásolja a szeminális vezikulákat és az oldalsó hornyokat.
T 4 - a daganat szomszédos szervekké nő.
N x - a nyirokcsomók veresége nincs meghatározva.
N 1 - egyetlen metasztázis a regionális (kismedencei) nyirokcsomóban.
N 2 - többszörös áttétek a regionális (kismedencei) nyirokcsomókban.
N 3 - több metasztázis a kismedence falához rögzített regionális (kismedencei) nyirokcsomókban.
N 4 - metasztázisok az inguinalis, iliac és para-aorta csoport regionális nyirokcsomóiban.
M x - áttét nem határozható meg.
M 0 - nincs távoli (hematogén) áttét.
M 1 - vannak távoli (hematogén) áttétek.
A prosztata kapszulába történő rákbetegség magas előfordulási gyakorisága elsősorban a daganat szubkapsuláris elhelyezkedésének köszönhető. Az adenokarcinóma perineurális inváziója van a mirigy és / vagy a szomszédos szövetek szövetében is. A daganat képes növekedni a maghólyagokba, és a betegség későbbi szakaszaiban - a hólyagba. Korai áttétek találhatók a kis medence nyirokcsomóiban, majd a csípő és a paraaorta nyirokcsomók érintettek. A mellkasi nyirokcsatornán vagy a prosztata vénás plexusán keresztül a felső vena cava mentén metasztázis lép fel a tüdő felé. Szinte minden olyan betegnél, aki prosztata adenokarcinómában halt meg, a daganat áttétet képez a gerincen, a bordákon és a medence csontjain. Az ötéves túlélési ráta a rák kezdeti szakaszában eléri a 90-95% -ot, disszeminált hormonrezisztens rákformák kimutatása esetén pedig kevesebb, mint 25%.
A BULBURETHRAL mirigyek és a maghólyagok betegségei
A VIZSGÁLATOK BETEGSÉGEI
A herékbetegségek tartalmazzák rendellenességeket, gyulladásos betegségeket és daganatokat.
FEJLESZTÉSI HIBÁK
A herék számában, felépítésében, helyzetében rendellenességek vannak. A szám anomáliák magukban foglalják a monorchizmust (hiányzik egy herét), az anorchizmust (mindkét here hiányzik), a polyorchizmust (három vagy több here). A herék hypoplasia strukturális anomália. A kriptorchidizmus a herék helyzetének rendellenessége, a leggyakoribb rendellenesség.
Kriptorchidizmus
A kriptorchidizmus az egyik vagy mindkét here leereszkedése a herezacskóba. A felnőtt férfiak 0,3-0,8% -ában fordul elő, és az esetek 75% -ában egyoldalú anomália.
Etiológia... A fő ok a herék mozgásának folyamatának megsértése a hasüregben a medencébe, majd az inguinalis csatornán keresztül a herezacskóba. A kriptorchidizmus idiopátiás esetei mellett ennek a patológiának a genetikai rendellenességekkel (a 13. kromoszóma triszómiája) és a hormonális tényezőkkel való összefüggését írták le.
Morfológiai kép... A méhen kívüli here változásai korán kezdődnek gyermekkor és tovább kifejeződik a spermatogén epithelium fejlődésének késésében. A szemcsés tubulusok hyalinizált kötőszövet sűrű zsinórjait képezik, amelyeket alapmembrán borít. A herék sztrómájának térfogata nő, a Leydig sejtek száma csökken. Az atrophiás változások előrehaladásával a seminiferous tubulusokban az ektopiás herék mérete csökken, sűrűbbé válik. A herezacskóba ereszkedő második here egyoldalú kriptorchidizmusával szintén meg kell jegyezni kóros elváltozások, a nemi sejtek száma kevés, differenciálódásuk késik.
Amikor a méhen kívüli here megáll az inguinalis csatornában, gyakran traumatizálódik, a here ezen helyzetét gyakran kíséri invernus, amely sebészeti beavatkozást igényel. Egyoldalú és bilaterális kriptorchidizmussal meddőség alakul ki, az ektopiás herében a rosszindulatú daganat kockázata lényegesen nagyobb.
Gyulladásos betegségek
Az orchitis a herék gyulladása, gyakran fertőző etiológiájú. A herében elszigetelt gyulladás ritkán alakul ki, a legtöbb esetben az epididymis (epididymo-orchitis) vesz részt a folyamatban. Az etiológia szerinti orchitis lehet fertőző (nem specifikus és specifikus) és nem fertőző, akut vagy krónikus lefolyású.
Patogenezis... Fertőző orchitisz esetén hematogén és emelkedő (a húgycsövön keresztül vagy a hólyagból) fertőzési utak lehetségesek. A hematogén útvonal gyakoribb a herék szifiliszében, pyogén fertőzésekben, vírusos elváltozásokban. Az emelkedő út jellemző a gram-negatív flóra által okozott fertőző folyamatra ( Escherichia coli, Proteus vulgaris), szintén nemi úton terjedő betegségek esetén ( Neisseria gonorrea, Chlamydia trachomatis).
Fertőző orchitis - olyan betegség, amelyben a bakteriális flóra gyulladást okoz a hereszövetben, amelyet ödéma, hiperémia, neutrofil-makrofág és limfocita infiltráció jellemez. Általában a mellékhártya vesz részt először a folyamatban, majd a fertőzés a tubulusokon vagy a nyirokereken keresztül terjed a herére.
Az akut nem specifikus orchitis a fertőzések szövődménye (mumpsz, tífusz, skarlát, malária, gonorrhoea), trauma vagy károsodott vérellátás következtében (heretorzióval) kialakulhat. Kezdetben a stroma gyulladása gyorsan átterjed a tubulusokra, és tályogképződéssel vagy gennyes-nekrotikus folyamat kialakulásával járhat. A gyulladás etiológiájától függően az akut orchitisnek vannak jellemzői. Gonorrhealis epididymo-orchitis - az elején a függelék érintett, amelyben tályog képződik. Ezután a folyamat átterjed a herére, ahol gennyes orchitis fordul elő, általában diffúz természetű. Az epidémiás parotitis (mumpsz) egy vírusos betegség, általában gyermekeknél fordul elő, gyakran egyoldalú akut fokális, interstitialis orchitis alakul ki. A szerv stromájában ödéma és sejtes infiltráció, amelyet limfociták, plazma sejtek és makrofágok képviselnek. A neutrofileket általában izolálják, de néha a folyamat tályoggá válik. Komplikációk: a fibrózis és a hereszövet hegesedése a szerv architektonikájának megsértésével, amely meddőséghez vezethet.
A specifikus orchitist megkülönböztetik a tuberkulózisos és a szifilitikus között. A krónikus orchitis kialakulhat akut gyulladás, krónikus specifikus (tuberkulózis, szifilisz stb.) Fertőzések megnyilvánulásaként, vagy más káros tényezők hosszan tartó kitettségének eredményeként. Ritka például tuberkulózisos fertőzés, szifilisz, gombás fertőzések esetén.
◊ Tuberkulózisos orchitis. Szinte mindig az epididymis legyőzésével kezdődik, amely után átterjed a herére. A legtöbb esetben a tuberkulózisos prosztatagyulladás és a vesiculitis (a szemhólyag gyulladása) egyszerre alakul ki. A morfológiai vizsgálat tipikus tuberkulózisos granulomatosus gyulladást tár fel.
◊ Szifilitikus orchitis. Megkülönböztetni veleszületett vagy szerzett. Gyakran nem jár epididymitis. Morfológiailag a hereszövetben vagy a kazeusos nekrózissal rendelkező gumik alakulnak ki, körülötte limfocitákat, makrofágokat, plazmasejteket, Pirogov-Langhans típusú sejteket tartalmazó granulációs szövet, vagy diffúz intersticiális limfoplazmatikus infiltrációval obliteráló endarteritis és periarteritis.
Nem fertőző granulomatous orchitis - ritka autoimmun jellegű betegség, 30-80 éves férfiaknál található meg. A herék megnagyobbodtak, kissé összenyomódtak. Mikroszkóposan granulómákat találunk epithelioid sejtekből, Pirogov-Langhans típusú óriási, többmagos magokból álló sejtekből, de a központban esetleges nekrózis nélkül, ami lehetővé teszi ennek a betegségnek a tuberkulózistól való megkülönböztetését. A gyulladásos infiltrátumban neutrofilek és plazmasejtek találhatók, amelyek szintén atipikusak a tuberkulózisos gyulladásra.
A herék malakoplakiája és mellékhártyája
A herék és az epididymis malakoplakia krónikus granulomatózus betegség, amely a húgyúti fertőzéssel társul. Úgy gondolják, hogy a betegség a lizoszómák hibájával jár, amelyek nem képesek elpusztítani a fagocitizált baktériumokat. Az érintett herék kissé megnagyobbodtak, a vágásnál sárgásbarna lágyulási gócok tárulnak fel, amelyek kiterjednek az epididymusra. Mikroszkóposan a gyulladásos infiltrátum sok plazma sejtet és nagy makrofágokat (Hansemann sejteket) tartalmaz. Ezeknek a makrofágoknak a citoplazmájában Michaelis-Gutmann testeket detektálnak - a degenerálódó meszesedő lizoszómák koncentrikus lamelláris struktúrái, amelyek gyakran tartalmaznak baktériumokat.
A herék sorvadása
A herezacskóban lévő herék sorvadnak az erek károsodásával (progresszív és szűkületes artéria artéria ateroszklerózisával), az agyalapi mirigy hipofunkciójával, a vas deferens elzáródásával, cachexiával, a gennyes orchitis kimenetelében. A herék atrófiás változásai gyakran a traumák, a sugárterápia és az ösztrogének tartós alkalmazásának szövődményeiként alakulnak ki a prosztatarákban.
TUMOROK
A heredaganatok a férfiak összes neoplazmájának körülbelül 1% -át teszik ki. Csírasejtek és nem ivarsejtek csoportjaira vannak felosztva.
Germinogén. Csírasejtekből és ivarsejtekből fejlődnek ki, a herék neoplazmáinak körülbelül 95% -át teszik ki, és rendkívül rosszindulatú lefolyás jellemzi őket, gyors és kiterjedt áttétekkel. Lehet egy vagy több szövettani típus.
Nem germogén. A nemi stromából származnak és jóindulatúak. Néhány közülük hormonális aktivitást mutat - szteroidokat termel, ami a megfelelő tüneteket okozza.
Csírasejt daganatok
Az azonos szövettani típusú szövetekből származó csírasejtdaganatok - a neoplazmák egy csoportja, amely kétféle szeminómát foglal magában, az embrionális rákot, a sárgás zsákdaganatot, a chorionicarcinoma és a teratoma.
Tipikus seminoma(dysgerminoma, Shevassu seminoma). A rosszindulatú daganat viszonylag monomorf csíra hámsejtekből épül fel, amelyek szaporodását limfoid infiltráció, granulomatózus reakció és a vér chorion gonadotropin szintjének növekedése kíséri. A daganat a kriptorchikus herében fordulhat elő. Morfológiailag a daganat egyértelműen körülhatárolt, közepesen sűrű, lebenyes vagy multinoduláris, átmérője több centiméter. A vágáson a daganat sárgás-rózsaszín színű, gyakran vérzéses gócokkal. Az esetek 50% -ában a folyamat teljesen elkapja a heréket, és az esetek 10% -ában észlelik az epididymis és a herezacskó egyéb szöveteinek invázióját. A tumor intenzíven áttétet ad a limfogén és hematogén úton. Mikroszkóposan egy tipikus seminoma alveoláris fészkeket, rétegeket, keskeny vagy széles zsinórokat, ritkábban csöves, álvasos és cribrous struktúrákat alkot. Néha egy tipikus seminoma parenchyma a syncytiotrophoblast óriási elemeit tartalmazza, folyamatos kiterjedt mezőket alkot.
Spermatocytás seminoma (spermatogonioma, spermatocytás seminoma, Masson seminoma). A rosszindulatú daganatos megbetegedések a herék csírasejtjeinek három típusából épülnek fel, és az összes szeminóma legfeljebb 4,5% -át teszik ki. Időskorban gyakrabban alakul ki, hosszan tartó tünetmentes lefolyás jellemzi. A daganat lassan növekszik, a metasztázis rendkívül ritka. Makroszkóposan nem különbözik egy tipikus szeminomától. Mikroszkóposan a tumorsejtek jellegzetes diffúz növekedése kiterjedt mezők formájában, amelyeket a stroma rétegei választanak el egymástól, amelyben repedések és kis cisztás üregek vannak. A trabecularis növekedés ritkább. A tumorsejtek lehetnek limfocita-szerűek, köztesek (leggyakoribbak) és nagyok. Előfordul, hogy óriási többmagú sejtek találkoznak. A tumorsejtek mitotikus aktivitása kifejeződik, az atipikus mitózisok számai találhatók. A spermatocytás seminoma anaplasztikus változata ritka, és jellemző a monomorf közbenső típusú, kimondott nukleolussal rendelkező sejtek túlsúlya. Esetenként a szeminómák orsósejtekkel vagy rhabdomyoblastoid szarkómával társulnak.
Embrionális rák... Az embrionális hámsejtek rosszindulatú daganata. Gyakrabban fiatal HLA-B13 + férfiaknál diagnosztizálják. A daganat korán kiderül, növekedése az érintett szervben gyakran fájdalommal jár, a betegeknél néha gynecomastia alakul ki. A rák agresszív klinikai lefolyású, gyakran a mellékhártyává és a spermatikus zsinórrá nő. A betegek 10-20% -ában meghatározzák a retroperitonealis növekedést és a távoli nyirok- és hematogén áttéteket. Morfológiailag egy halványszürke színű vágáson lágy állagú csomó található, amely gyakran kiemelkedik a vágás felületéből, nincs egyértelműen körülhatárolva, néha nekrózis és vérzés zónákat tartalmaz. Mikroszkóposan a tumor parenchima szilárd rétegekből, mirigyes és papilláris szerkezetekből áll. A nekrózis gócait és az amorf oxifil anyag lerakódásait tartalmazza. Az embrionális rák sejtjei nagy méretükkel és polimorfizmusukkal különböznek, fejlett, kissé szemcsés citoplazmával rendelkeznek, és nagy sokszögű, vezikulaszerű magjaik vannak, egyenetlen eloszlású kromatinnal és nagy sejtmaggal. A betegek 30% -ában az a-fetoprotein expresszióját a tumorsejtekben határozzák meg. Az esetek 50% -ában daganatos sejtek intravaszkuláris inváziójának és vaszkuláris trombózisának jeleit találják.
Sárgás zsákdaganat(infantilis típusú embrionális rák, az endodermális sinus daganata). Ritka, rosszindulatú daganat a csírasejtekből, amely az embrionális sárgás tasak, az allantois és az extraembrionális mesenchyme szerkezete felé differenciálódik. Főként 3 év alatti gyermekeknél diagnosztizálják, míg az esetek 100% -ában a vérplazmában az α-fetoprotein szintje meredeken emelkedik. Morfológiailag a tumor puha konzisztenciájú csomónak tűnik, világos határok nélkül, néha nyálkahártyával és ciszták kialakulásával. Mikroszkóposan a tumor összetételében meghatározza:
∨ retikuláris szövet, amely mikrocisztákat és méhsejtes struktúrákat alkot;
∨ a perivascularis endodermális sinus elemei (Schiller-Duval corpuscles);
∨ papilláris szerkezetek, szilárd komplexek, mirigy-alveoláris szerkezet zónái bél vagy endometrioid differenciálódással;
∨ myxomatosis területei, orsósejtes szarkomatoid transzformáció gócai;
∨ polivisicularis sárgája;
∨ hepatoid differenciálódású sejtkötegek;
∨ parietális típusú zónák.
Az α-fetoprotein expressziója tumorsejtekben fontos diagnosztikai jellemző.
Előrejelzés a legtöbb esetben a csecsemőkorban kialakuló daganat, időben történő kezeléssel kedvező. Felnőtteknél a prognózis gyenge.
Choriocarcinoma(chorionepithelioma). Rendkívül rosszindulatú daganat, trofoblasztikus differenciálódással és az összes heredaganatok kb. 0,3% -át teszi ki. 20-30 éves férfiaknál gyakrabban alakul ki. A klinikai tünetek gyakran a choriocarcinoma egyik vagy másik áttétjével járó megnyilvánulásokkal kezdődnek: hemoptysis, hátfájás, emésztőrendszeri vérzés, neurológiai vagy bőrelváltozások... A betegeknél a szérum koriongonadotropin szintje emelkedik. Az ilyen személyek körülbelül 10% -ának van gynecomastia, és másodlagos tirotoxicosis jelei is vannak. Morfológiailag a daganat egy kis csomópont formájában van, általában másodlagos változások (nekrózis, vérzés) több gócával. Mikroszkopikus a képet a neoplazma perifériája mentén elhelyezkedő syncytio- és citotrophoblast sejtek rétegeinek kialakulása jellemzi. A citotropoflast szilárd és szilárd papilláris komplexeit közepes méretű monomorf mononukleáris sejtek képezik, könnyű citoplazmával és vezikuláris maggal. Körül polimorf, többmagos magú syncytiotrophoblast sejtek találhatók, amelyeknek egy nagy hiper- vagy hipokróm magja lehet. Vannak intravaszkuláris trophoblast invázió jelei. A daganat központját általában a nekrózis és a vérzés gócai képviselik. A tumor magas invazív potenciálja meghatározza a tumor korai növekedését az elsődleges csomópontból az ellátó erekbe, ami kiterjedt távoli áttéteket eredményez. Ugyanakkor az elsődleges csomópont rostos átalakuláson megy keresztül, és kötőszövet váltja fel.
Teratomas - csírasejtekből származó tumorok gyűjtőcsoportja a szomatikus szövetek irányában differenciálódva. Az összes here neoplazma akár 7% -át teszik ki. A teratómák gyermekeknél, ritkábban 30 év alatti felnőtteknél találhatók. A daganatcsomópont különböző szubsztrátokkal töltött cisztákat, valamint porc- és csontszöveti területeket tartalmazhat. Kiosztani érett, rosszindulatú daganat jeleivel, éretlen teratomákkal.
Az érett teratoma a bél-, a légzőszervi, az epidermális típusok normál hámjához hasonló szerkezetekből épül fel, valamint egyes mirigyek (nyál, pajzsmirigy vagy hasnyálmirigy) és más szervek (vese, máj, prosztata) parenchymájából. Mindezek a struktúrák a kialakult sztrómában helyezkednek el, amely porcot, csontot, simaizmot és zsíros összetevőket tartalmazhat. Felnőtteknél az érett teratoma, éretlen teratoma elemeivel kombinálva, invazív növekedéssel rendelkezik és képes metasztázisokra. A dermoid ciszta az érett teratoma ritka formája, analóg a közös petefészek-elváltozásokkal. A ciszta falát epidermoid hám béleli, bőrfüggelékekkel (szőrtüszők, faggyúmirigyek). Faggyúmirigyek, haj termékeit tartalmazza. A dermoid ciszta nem ad áttétet.
Éretlen teratoma. Olyan elemeket tartalmaz, amelyek hasonlítanak a normális embrionális szövetre. A tumor magában foglalja: nyálkahártya-területekkel és fejlett érhálózattal rendelkező lipoblasztok zsírszövetét; a magzati típusú bélmirigyek; éretlen orsósejt-sztróma. Ritkábban: magzati típusú májtraktusok eritroblasztokkal; neuroepithelium; blastomatosus szövetek, amelyek hasonlítanak a blastemára és a fejlődő vese embrionális tubulusaira. Az éretlen teratomát a gyors invazív növekedés jellemzi, széles körben elterjedve. A prognózis gyenge.
A másodlagos rosszindulatú daganat jeleivel rendelkező teratómák rendkívül ritka daganatok, amelyeket kizárólag olyan éretlen teratoma szenved felnőtteknél figyelnek meg, amelyekben nem germogén típusú rosszindulatú szövet gócai keletkeznek. Szerkezetüket tekintve ezek a gócok a rhabdomyosarcoma, más típusú szarkómák, ritkábban az adenokarcinóma vagy a pikkelysmr analógjai lehetnek.
Több szövettani típusú szövetből származó csírasejtdaganatok (kevert csíradaganatok) - a herék neoplazmáinak kombinált csoportja, amely a neoplasztikus csíradifferenciálással rendelkező komponensek különböző kombinációit tartalmazza. A leggyakoribb: embrionális rák és choriocarcinoma; embrionális rák és szeminoma; az embrionális rák a sárgás tasak és a teratoma tumorával kombinálva; embrionális rák, teratoma és choriocarcinoma; embrionális rák, teratoma és seminoma; teratoma és seminoma stb.
Gonadoblastoma - a csíra epithelium sejtjeiből és a nemi zsinór stromájából származó tumor, amely a nemi mirigyek fejlődési rendellenességeiben szenvedő személyeknél fordul elő. Gyakran a gonadoblastoma kombinálódik a kriptorchidizmussal és a hypospadiasszal. A legtöbb esetben a betegeknek vagy a kevert nemi nemi dysgenesis jelei vannak, vagy női fenotípus. Morfológiailag a gonadoblasztóma csírasejtekből épül fel, hasonlít a seminoma sejtjeihez és éretlen Sertoli sejtekhez. Ezeket a sejtkomponenseket jól körülhatárolt, lekerekített daganatos fészkekben keverik össze, amelyek gyakran oxifil hialin golyókat és meszesedéseket tartalmaznak. A gonadoblasztóma képes metasztázisra.
Eloszlási arány herék ivarsejtdaganatai a TNM rendszer szerint a következőképpen értékelik:
T 1 - a folyamat a heretestre korlátozódik;
T 2 - a tumor átterjed a tunica albuginea-ra;
T 3 - a neoplazma szövete a herék héjába és / vagy az epididymisbe nő;
T 4 - a spermás vezeték és / vagy a herezacskó falának inváziója;
N 1 - egyetlen metasztázis az inguinalis nyirokcsomóban az érintett oldalon;
N 2 - kontralaterális, bilaterális vagy többszörös áttéteket határoznak meg a regionális nyirokcsomókban;
N 3 - a hasüregben megnagyobbodott nyirokcsomók konglomerátumát és az inguinalis nyirokcsomók csomagjait határozzák meg;
N 4 - távoli limfogén metasztázisok;
M 1 - távoli hematogén áttétek.
Nem ivarsejt daganatok
A nemi zsinór és a here stroma sejtjeiből származó tumorok a heredaganatok körülbelül 5% -át teszik ki, és tartalmazzák a Sertoli, a Leydig sejtek és a stroma elemek neoplazmáit.
Sertoli sejtdaganat (sertolioma, androblastoma). Ritka egyoldalú képződés, amely az összes heredaganatok 1-3% -át teszi ki, míg a rosszindulatú növekedés és az áttétek jeleit az esetek 12% -ában találják. A daganat Peitz-Gigers szindrómával társulhat. Morfológiailag a sertolioma egyértelműen korlátozott, változó sűrűségű, sárgás vagy fehéres egy vágáson, átlagos átmérője 3,5 cm. A szklerotizáló, meghatározatlan, nagysejtű tumoros formákat mikroszkóposan izolálják.
Meghatározatlan forma. Kis, tubuláris szerkezetekből áll, amelyeket hialinizált sztróma választ el, nagy számú erekkel, diffúz vagy lobuláris tumor parenchymát képezve.
Sclerose forma. Súlyos fibrózis és a tumor stroma fokális hyalinosisa.
Nagysejtes meszesedő forma. Gyakrabban kétoldalú, amelyet a viszonylag könnyű maggal rendelkező nagy daganat sustentocyták jelenléte jellemez, valamint a tumor stromában meszesedések.
Leydig sejtdaganat(leydigoma, a glandulocyták daganata, interstitialis sejtdaganat) az összes here-daganat kb. 2% -át teszi ki. 4-5 éves gyermekeket és 30-60 éves felnőtteket érinti. Morfológiailag a daganat világos határokkal, sűrű konzisztenciájú, sárgásbarna színű, lebegő csomópontnak tűnik, vérzéssel és nekrózissal. Mikroszkóposan a tumor parenchyma nagy sokszögű, lekerekített, esetenként orsó alakú sejtek szilárd rétegeivel, monomorf magokkal, eozinofil zárványokat (Reinke kristályai) gyakran meghatároznak a citoplazmában, lipideket és lipofuscinokat tartalmaznak. A betegek körülbelül 10% -ában a leydigoma invazív növekedéssel és áttétekkel rendelkezik. Más esetekben a leydigoma jóindulatú daganat.
Sertoli és Leydig sejtdaganat... Rendkívül ritka, vegyes szerkezetű daganat fejlődött ki, beleértve a nagy lekerekített vagy sokszögű Leydig glandulocyták kis csoportjait és a sertoliomára jellemző struktúrákat.
Felnőttek granulosa sejtdaganata... Változó, rosszindulatú. A gynecomastia-ban szenvedő betegek 20% -ában a tumor képes metasztázisra. Makroszkóposan homogén, sűrű, sárgás vagy fehéres, cisztákat tartalmazó csomópont tárul fel. Mikroszkóposan a daganat szilárd mezőkből vagy granulosa sejt parenchima mikrofollikuláris struktúráiból épül fel. A granulosa sejtek könnyű citoplazmával (luteális típusú) és közepesen bazofil maggal rendelkeznek.
Juvenilis granulosa sejtdaganat... A herék leggyakrabban diagnosztizált daganata az élet első 6 hónapjában. Idősebb gyermekeknél fordul elő, felnőtteknél rendkívül ritka. A betegeknél cryptorchidizmus és szexuális fejlődés zavarai lehetnek. Makroszkóposan a tumor hasonló az előző formához. A mikroszkópos jellemzők tüszőszerű szilárd, ritkábban kötegelt (skyr-szerű) struktúrákra redukálódnak. A tumor granulosa sejtek, hasonlóan az előző formájú társaikhoz, hajlamosabbak a kifejezettebb mitotikus aktivitásra. Hyalinosis, néha pszeudokondroid transzformáció is van a stromában.
A figyelembe vett daganatok mellett petefészek epithelioma található a herékben, különféle lehetőségek rosszindulatú limfómák és plazmacitómák. Ezek a daganatok felépítésükben hasonlóak más szervek társaikhoz.
A VIZSGÁLAT BETEGSÉGEI
Hydrocele
A hydrocele (a here vagy a herehüvely cseppje) a herezacskó daganatszerű elváltozásainak gyakori formája, amelyet a herékburok belsejében lévő serózus folyadék felhalmozódása jellemez. A csepp kialakulása orchitis és epididymo-orchitis folyadék túltermelése esetén a spermatikus nyirok nyirok- vagy vénás erének elzáródása miatt. A betegség nem komplikált formájával (egyoldalú elváltozás) a hüvelyi membrán sima, fényes. Talán a fertőzés hozzáadása, a vérzések kialakulása. Fertőzés vagy tumorelváltozás esetén a hüvelyi membrán általában megvastagodik, szklerózissá válik.
Veleszületett hydrocele az újszülött fiúk 6% -ában található, a hashártya hüvelyi folyamatának hiányos fertőzésével jár. A veleszületett here-hydrocele a hasüreggel egy nyitott processus vaginalis (potenciális hernialis csatorna) útján kommunikál, amely újszülötteknél spontán elpusztulhat. Általában a gyermek életének első évére a hydrocele önmagában elmúlik. Ha 2 évvel a herék cseppje nem múlik el önmagában, akkor műtéti kezelésre van szükség.
Hematocele- a vér felhalmozódása a heremembránon belül, általában traumával vagy hydrocele-vel társul, amelyet vérzés bonyolít.
Spermatocele - tumorszerű képződés, amelyet a herehálózat vagy az efferens tubulusok canaliculusainak cisztás dilatációja okoz, és spermiumokat tartalmaz.
Varicocele - a spermatikus kötél vénáinak rendellenes tágulása. A betegség előfordulása a populációban 8-23%. Az esetek 80% -ában varicocele található a bal oldalon, a here vénájának a bal vese vénával való összefolyásánál, ami az erek ezen a területen történő interpozíciójának sajátosságainak köszönhető. A kétoldalú részvétel ritka. A patológia kombinálható meddőséggel, amely a hereszövet hipoxia kialakulásának és a herezacskóban a hőmérséklet emelkedésének köszönhető (zavarja a normális spermatogenezist). Mikroszkóposan az érintett herék szövetének biopsziás anyagában a nekrotikus spermatogén epithelium sikkasztásának területei, a peritubuláris szklerózis, a herék sorvadásának különféle fokozatai tárulnak fel.
Tunica albuginea ciszta
Fehér tunika ciszta (hidatid) - a tunica albuginea ritka patológiája, amelyet 40 évnél idősebb férfiaknál találtak. A herék felületén egy vagy többkamrás ciszta található, amely tiszta vagy vérrel festett folyadékot tartalmaz. A ciszta belsejét egyrétegű lapos vagy köbös hám béleli.
Rostos áldaganatok
A tunica albuginea álnövényei a kötőszövet növekedési területeit képviselik, konglomerátumokat képezve lemezek vagy csomók formájában. A herekárosodás vagy orchitis után alakulnak ki, gyakran kombinálva egy hydrocele-vel.
Az adnexa betegségei
Az epididymis betegségei megkülönböztetik a gyulladást és a daganatot. Az epididymis leggyakrabban diagnosztizált gyulladásos folyamatai, ritkábban tumorelváltozások.
Gyulladásos betegségek
Emelkedő bakteriális epididymitis
A bakteriális epididymitis akut vagy krónikus lefolyású, etiológiájára jellemző (tuberkulózisos, szifilitikus stb.) És nem specifikus.
Akut epididymitis fiatal férfiaknál fordul elő, leggyakrabban okokat okoz N. gonorrhoeas és TÓL TŐL. trachomatis, időseknél - E. val velli és emelkedő húgyúti fertőzéssel társul.Mikroszkóposan, az epididymis falában és lumenében kimutatják a polimorfonukleáris leukociták felhalmozódásait, stromalis ödémát, vaszkuláris torlódást észlelnek (az akut gyulladás tipikus jelei).
Krónikus epididymitis amelyet kapszulázott tályogok képződése jellemez, a vas deferens falának diffúz beszivárgása plazma sejtek, makrofágok, limfociták, fibrózis és lumen obliteráció révén.
Tuberkulózisos epididymitis a húgyúti tuberkulózissal alakul ki a fertőzés retrográd terjedése miatt. A tuberkulózisra jellemző a granulomatosus gyulladás és az interstitialis sclerosis. Makroszkóposan sűrű, megnagyobbodott függelék tárul fel, a vas deferens megvastagszik, néha eltérő alakú. Mikroszkóposan az elváltozás fókuszában a tuberkulózisra jellemző epithelioid sejt granulomák tárulnak fel, amelyek közepén kazeusos nekrózis gócai vannak. A betegség előrehaladása esetén a tuberkulózisos epididymo-orchitis kialakulása lehetséges.
Seminalis (spermium) granuloma
A mag granuloma aktív gyulladásos folyamat, amelyet a spermiumok behatolása okoz az epididymis intersticiális szövetébe.
Az adnexa daganatai
A paratestularis lokalizáció daganatai - rosszindulatú mesothelioma, desmoplasztikus kereksejtes daganat, cystadenoma, epididymális rák, melanotikus neuroectodermális tumor stb. Ezek a daganatok meglehetősen ritkák, a leggyakoribb egy adenomatoid tumor.
Adenomatoid tumor
Jóindulatú egyoldalú daganat, amely az epididymis neoplazmáinak körülbelül 60% -át teszi ki. Morfológiailag a daganat úgy néz ki, mint egy világos határok nélküli, 1-3 cm átmérőjű csomópont, amely szürke-sárga színű, puha vagy sűrű fényes szövetből áll, néha a tunica albuginea-ra, sőt a hereparenchymára is átterjed. Mikroszkóposan a daganat szilárd mirigyes szerkezetű: a tubuláris és a mirigy-cisztás szerkezet területei váltakoznak a daganatszövet kiterjedt területeivel. A sejtek különböző alakúak és méretűek, citoplazmájuk gyakran intenzíven oxifil, vakuolizált. A sztróma szklerózisos, helyenként kifejezett hyalinosis területtel, simaizomrostokat és tüszőszerű limfoid infiltrátumokat tartalmaz. A tumor határa az érintetlen hereparenchymával egyenetlen lehet.
Scrotal tumorok
A leggyakoribb a pikkelysmr. Morfológiailag ez a rák hasonló a más lokalizációjú epidermoid rákhoz. Ritkább scrotalis daganatok közé tartozik a bazális sejtes karcinóma, Paget-kór, valamint a bőr és a lágy szövetek mellékleteiből származó rosszindulatú daganatok. A herezacskó daganatszerű elváltozásai közül a leggyakoribbak a nemi szemölcsök, a hamartómák és a különböző ciszták.
A férfi betegségeket mindig kényes problémának tekintették. Általános szabály, hogy a férfiak elképzelhetetlen türelmet mutatnak, megpróbálnak önállóan megszabadulni a problémától, és szakemberre látogatják, ami nagyon veszélyes az egészségre és az életre egyaránt.
Bőrbetegségek
A nemi szervek bőre elég vékony, és különös gondozást igényel. Higiénia hiányában lehetséges a faggyúmirigyek elzáródása, amelynek eredményeként extra titok halmozódik fel bennük. Ez a helyzet növeli a fertőzés kockázatát.
Különféle betegségek alakulhatnak ki a férfi szervek bőrén. Szinte mindegyik elkerülhetetlenül gyulladásos reakciókhoz vezet. A foltok és a bőr elszíneződése dermatitist, kandidózist vagy banális allergiát jelezhet. A bőrön megjelenő csomók, amelyek viszketéssel járnak, az övsömör vagy a rüh jele. Leggyakrabban a férfiak olyan szexuális betegségekkel küzdenek, mint a rigó, herpesz, allergiák.
- Rigó
Ezt a betegséget viszketés, bőrpír, égő érzés és a fityma duzzanata jellemzi. Néha lehetséges fehér virágzás... Olyan tünetek jellemzik, mint a sajtos konzisztencia szürkésfehér váladékozása, vizelési problémák.
- Herpesz

A nehéz munka, a túl aktív sportolás, a nyilvános fürdők látogatása, valamint a túlzott izzadás és a nem megfelelő higiénia okozza őket. A fertőzés nemi érintkezés útján lehetséges, ha a partnerek nem használnak védőfelszerelést.
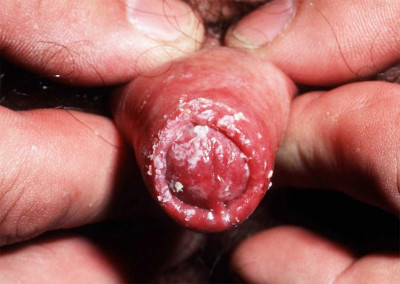
A gombás betegségeket olyan tünetek mutatják be, mint viszketés, kiütések, a pénisz fején kialakuló lepedék, fájdalmas vizelés.

Gyulladásos betegségek
A testben előforduló fertőzés okozta férfi nemi szervek betegségei között vannak:
- Az epididymitis és az orchitis a herék gyulladása.
- - a húgycsövet érintő gyulladásos folyamat.
- Prostatitis - a betegség érinti a prosztatát.
- A balanoposthitis a fityma és a pénisz gyulladása.
A legtöbb gyakori betegség - prosztatagyulladás. Ennek a betegségnek bakteriális eredete és két formája van - akut és krónikus. A következő tünetekben nyilvánul meg:
- kellemetlen érzés a szex alatt;
- kellemetlen érzés a végbélben a bélmozgás során;
- hő;
- merevedési problémák.
A nemi szervek gyulladásos betegségei más osztályokra költözhetnek, ezért nagyon fontos az időben történő orvosi ellátás.
Ebbe a csoportba tartoznak azok a betegségek, amelyek nemi úton terjednek. Érdekes, hogy a nőknél a tünetek kifejezettebbek, míg a férfiaknál kisebbek. Ezért az erősebb nem képviselői nem sietnek orvoshoz.
Több mint harminc különböző baktérium és vírus léphet be a testbe a szex során. A leggyakoribb betegségek közé tartozik a szifilisz, a gonorrhoea, a hepatitis B, a herpesz stb. Azok a férfiak vannak kitéve a legnagyobb veszélynek, akik óvszer nélkül szeretik a szexet, vagy sok partnerük van. A nemi szerv szervi betegségeinek tünetei a következők:
- kellemetlen kisülés;
- viszketés és elviselhetetlen égő érzés;
- fájdalom vizeléskor;
- vörösség.
Minden férfinak meg kell értenie, hogy a nemi szervek fertőzései gyakran meddőséghez vezetnek. Ezenkívül befolyásolják az immunfunkciókat, elősegítik a fejlődést és a gyulladást belső szervek... A terápiát az alkalmazással hajtjuk végre vírusellenes gyógyszerek vagy antibiotikumok.
Az erősebb nemnél diagnosztizált betegségek terápiájának átfogónak kell lennie. Mindenekelőtt egy adott betegség kórokozójának leküzdésére irányul. Fertőzések esetén antibiotikum szükséges, vírusellenes szereket írhatnak fel.
A tüneti terápia segít megszüntetni a kellemetlen tüneteket. A betegnek fájdalomcsillapítókat és gyulladáscsökkentő gyógyszereket írhatnak fel. A férfi szervek gombás betegségeinek kezelését tabletták és kenőcsök segítségével végzik - enyhítik a bőrpírt, viszketést és az irritáció egyéb tüneteit.

A konzervatív kezelési módszerek, amelyek magukban foglalják az antibakteriális és gyulladáscsökkentő gyógyszerek alkalmazását, a férfi szervek betegségeinek kezelésének fő részét képezik.
Megelőzés
Egy személy szexuális nevelése, fogamzásgátlók használata és az alkalmi kapcsolatok megszüntetése segít elkerülni a férfiak nemi szerveinek megbetegedéseit. Ne hagyja figyelmen kívül a krónikus fertőzési gócokat - még a közönséges fogszuvasodás is a betegség kialakulásához vezethet.
Nagyon fontos az egyidejű betegségek időben történő kezelése annak érdekében, hogy a jövőben elkerüljük a nemi szervek területének megsértését. A rendszeres megelőző vizsgálatok segítenek a betegség korai stádiumban történő azonosításában, amely gyorsan gyógyítható. Ezért, ha riasztó tüneteket észlelnek, forduljon orvoshoz, aki a helyes diagnózist állítja be, és kiválaszt egy kezelési rendet.
A férfi reproduktív rendszer betegségei
A reproduktív rendszer betegségeinek okai a férfiaknál.
A férfi reproduktív rendszer károsodásának fő okai között különösen megkülönböztetik a fertőzéseket. Az e betegségeket okozó fertőzések közül a következőket különböztetjük meg: nem specifikusak, ide tartoznak a staphylococcusok, a streptococcusok, az Escherichia coli, a Proteus, a Granderella, a vírusok (influenza, herpesz, akut légzőszervi megbetegedések, övsömör vírus, citomegalovírus), mycoplasma, chlamydia és specifikus fertőzés, amely magában foglalja a gonococcust, a Trichomonas-t, a mycobacterium tuberculosis-t, a halvány treponema-t (ezek a mikroorganizmusok prosztatagyulladást, urethritist és számos más, a reproduktív rendszer betegségét okoznak férfiaknál). A mikroorganizmusok között megkülönböztethető egy sugárzó gomba is, amely aktinomikózist okoz, de meglehetősen ritka.
Mindez a fertőzés növekvő, vagyis kívülről érkezik, leggyakrabban a nemi közösülés során, a katéterezés során a hematogén útvonal ritkábban fordul elő, vagyis véráramlás esetén például a krónikus fertőzési gócokból (mandulák, orrmelléküregek és mások). Egyéb okokból ezek a férfi nemi szervek rendellenességei és rendellenességei.
A férfi nemi szervek onkológiai betegségeinek (prosztatarák) okai leggyakrabban a keringő nemi hormonok egyensúlyhiánya, amely az öregedés során jelentkezik, valamint a prosztatarák kialakulásához hozzájáruló tényezők közé tartozik a faj - negroid, genetikai hajlam, kadmium, magas állati zsírfogyasztás), a herék életkora és normális működési állapota (a prosztata adenoma kialakulásának tényezője).
Azt is meg kell említeni, hogy faj, nemzetiség, genetikai tényezők, étkezési szokások, szexuális aktivitás, dohányzás, diabetes mellitus, artériás magas vérnyomás, májkárosodás NEM a prosztata adenoma oka.
A heredaganatokat okozó tényezők közé tartozik a kriptorchidizmus, a heretrauma, a mikrohullámú és az ionizáló sugárzás (a pénisz daganatait okozza), a fimózis és a krónikus gyulladás a fej régiójában.
A férfi nemi szervek gyulladásos megbetegedéseinek kialakulásának okai közé tartoznak a stagnáló (váladék vagy vér) jelenségek, amelyek az alacsony szexuális aktivitás, a fokozott szexuális aktivitás miatt jelentkezhetnek, de amelyet megszakított nemi kapcsolat, alkoholfogyasztás, dohányzás kísér.
Más szervek és rendszerek betegségei okozzák a férfi reproduktív rendszer betegségeit, különösen a merevedési rendellenességeket, ezek közé tartozik az érelmeszesedés, a magas vérnyomás, a diabetes mellitus, az elhízás, a depresszió, a neurózis, a gerinc és a gerincvelő betegségei vagy sérülései.
A dohányzás és bizonyos gyógyszerek a szexuális funkciók csökkenését is okozzák.
A férfi reproduktív rendszer betegségeinek tünetei.
Több csoportra oszthatók. Az első csoportba tartoznak a külső nemi szervek változásai, amelyeket a vizsgálat és a tapintás során észlelnek.
A pénisz vizsgálata során kimutatható mikropénia (a pénisz mérete 9 cm-nél kisebb erekcióval), megalopenis (a mellékvesekéreg hiperaktivitásának tünete), a pénisz kóros megnagyobbodása (priapizmussal, ha tapintáskor fáj, akkor sérülés lehetséges), a pénisz görbülete (ha fájdalmas) , akkor feltételezhetjük a Peyronie-kór jelenlétét).
A herezacskó, növekedése egy- vagy kétoldalú lehet, a tapintással járó fájdalom gyulladásos folyamatot jelez az epididymisben vagy a herékben, ha fájdalom nélkül, akkor feltételezhetjük elephantiasis vagy hydrocele kialakulását. Mindkét herék hiánya a herezacskóban bilaterális kriptorchidizmust vagy here agenesist jelez.
A tünetek második csoportjának tartalmaznia kell az általános megnyilvánulásokat, ez lehet láz (a testhőmérséklet emelkedése gyulladásos folyamatok során), fogyás (rosszindulatú daganatokkal), férfiak gynecomastia (lehet a prosztatarák ösztrogénterápiájának eredménye, vagy heredaganatok esetén).
A következő, harmadik tünet a fájdalom. A reproduktív rendszer betegségei esetén a fájdalom lokalizálódhat a perineumban és a külső nemi szervekben. Akut urethritis esetén a vizelés során fájdalom jelentkezik, gyakrabban nagyon élesek és fájdalmasak. Rostos indurációval fájdalmas fájdalmak és a pénisz görbülete figyelhető meg.
A következő tünet a vizelési rendellenességek, a férfi reproduktív rendszer betegségeivel a következő rendellenességek fordulnak elő: fokozott éjszakai vizelés (esetleg prosztatarák esetén), vizeletinkontinencia (prosztata adenoma esetén), vizelési nehézség (prosztata betegségekkel), polyuria (prosztata adenomával) ).
Az ötödik tünet a vizelet megváltozása, a vizelet tisztasága megváltozhat (zavarossá válik a férfi reproduktív rendszer gyulladásos változásaival), a vér megjelenhet a vizeletben rosszindulatú daganatokkal.
És a hatodik tünet, a húgycsőből történő rendellenes váladékozás és a sperma változásai. Gennyes váladékozás urethritis, spermatorrhea (sperma elvesztése erekció, orgazmus és magömlés nélkül - a gerincvelő súlyos elváltozásaival), prostatorrhea (ürítés a vizelési aktus végén vagy a prosztata szekréciójának ürítése, spermium keveréke nélkül, a prosztata mirigy betegségeiben fordul elő).
Sperma változik. Általában a férfiak 1 ml ejakulátuma legalább 20 millió spermiumot tartalmaz, amelyek több mint 50% -a mozgékony. Aszpermatizmus - az ejakuláció hiánya a közösülés során (esetleg a vas deferens elzáródásával), oligozoospermia - elégtelen spermiumszám, kevesebb mint 20 millió sperma 1 ml-ben (fejletlenség, herék hypoplasia, cryptorchidizmus, fertőző betegségek, nikotinnal való mérgezés, alkohol, drogok eredménye), - nem elegendő a mozgékony spermiumok száma, teratozoospermia (az epididymis patológiája, gyulladásos változások a prosztata mirigyében és a szemi vezikulákban), hemospermia - vér jelenléte a spermában (prosztatarák, vesiculitis).
A férfi reproduktív rendszer betegségeinek diagnosztizálása.
Vérvizsgálat . Gyulladásos betegségek esetén a vérben a leukociták, az eritrocita ülepedési sebessége nő.
A vizelet elemzése. amelyben megtalálhatja a betegséget okozó mikroorganizmusokat.
A prosztata betegségek diagnosztizálásában fontos szerepet játszik transzrektális digitális vizsgálat... határozza meg a méretét (2-3 cm 3-4 cm a norma), a kontúrokat, a tömörítés, a lágyulás gócainak jelenlétét, és egyúttal megkapja a prosztata mirigy titkát, amelyet tovább vizsgálnak.
Szúrt biopszia... a prosztata mirigyének, a herének és annak mellékhártyájának, a herékhólyag (onkológiai, gyulladásos patológia) betegségeinek diagnosztizálására használják.
Endoszkópos kutatási módszerek... ureteroszkópia, lehetővé teszi a húgycső nyálkahártyájának vizsgálatát.
Röntgenkutatási módszerek... a klasszikus radiológiában, az excretory urográfiában, a vizeletürítés előtt és után csökkenő cystogrammal, vizeletürítéses urethrogrammal - ezek a módszerek segítenek meghatározni a húgycső fejlődési rendellenességeit, feltárni a prosztata mirigy patológiáját.
Számítógépes tomográfia, mágneses rezonancia képalkotás, radioizotóp-kutatási módszereket is széles körben alkalmaznak a patológia pontosabb és egyértelműbb vizualizálásához.
Ultrahangos eljárás... segít a prosztata mirigy, a herék és a mellékhártya betegségeinek diagnosztizálásában.
Növények mikroorganizmusok jelenlétére a húgycső ürítése.
Szérum teszt prosztata-specifikus antigénhez (növekedése prosztatarákra utalhat), rákos embrionális antigénre, alfa-fetoproteinre, humán korionos béta-gonadotropinra, laktát-dehidrogenázra.
A merevedési zavarok azonosításához használja szexológiai teszt... laboratóriumi diagnosztika (vérhormonok tesztoszteron, ösztradiol, prolaktin, gonadotrop hormonok), mesterséges farmakológiai erekció (vazoaktív gyógyszert adnak be és értékelik az erekció mértékét), éjszakai erekció regisztrálása, farmakodoplerográfia (a pénisz edényeinek vizsgálata farmakológiai gyógyszerek bevezetésével a péniszbe), kavernoszkópia (röntgen) a fibrózis és a veno-okkluzív diszfunkció diagnosztizálására), a pénisz elektromiográfiája (módszer a neurogén diszfunkció diagnosztizálására).
A férfi reproduktív rendszer betegségeinek megelőzése.
Mindenekelőtt ezek a fertőzés elleni megelőző intézkedések. Ez elsősorban az ember szexuális nevelése, szexuális kultúrája, az alkalmi szex megszüntetése, óvszer használata, rendszeres szexuális élete rendszeres partnerrel.
A fertőzés krónikus gócainak (orrmelléküregek, szuvas fogak és mások) kezelése a fertőzés terjedésének megakadályozása érdekében.
A rossz szokások, különösen a dohányzásról való leszokás (a merevedési zavarral küzdő betegek több mint fele dohányzik).
Más szervek és rendszerek betegségeinek kezelése (például artériás hipertónia) szintén megelőző intézkedés.
Az onkológiai károsodást okozó tényezők kizárása az életből mikrohullámú sugárzás, nehézfémek.
Éves megelőző vizsgálatok, különösen 40 év után, amelyeknek tartalmazniuk kell a prosztata-specifikus antigén szintjének meghatározását, a prosztata transzrektális tapintását és a prosztata transzrektális ultrahangját, ezek az intézkedések lehetővé teszik a prosztata onkológiai elváltozásainak korai felismerését, és időben elkezdik a kezelést.
Ha a fentiekben vázolt tünetek bármelyike \u200b\u200bmegjelenik, haladéktalanul konzultálnia kell szakemberrel a diagnózis (különösen a herék és mellékhártya gyulladásos elváltozásai esetén, mivel ezek gyakran meddőséghez vezetnek) és a kezelés érdekében. Ezen intézkedések betartása segít elkerülni (vagy időben gyógyítani) a férfi reproduktív rendszer betegségeit.
Az urogenitális rendszer és a férfi nemi szervek betegségei
A prosztata hiperpláziája
A prosztata gyulladásos betegségei
Akut prosztatagyulladás
Krónikus prosztatagyulladás
Prosztata tályog
Prosztata cystitis
A prosztata egyéb gyulladásos betegségei
Gyulladásos prosztata betegség, nem meghatározott
A prosztata egyéb betegségei
Prosztata kövek
Torlódás és vérzés a prosztatában
A prosztata atrófiája
A prosztata egyéb meghatározott betegségei
Meghatározatlan prosztata betegség
Hydrocele és spermatocele
Hydrocele kapszulázott
Fertőzött hydrocele
A hydrocele egyéb formái
Hidrocél, nem meghatározott
Spermatocele
A here torziója
Orchitis és epididymitis
Orchitis, epididymitis és epididymo-orchitis tályoggal
Orchitis, epididymitis és epididymo-orchitis a tályog említése nélkül
Férfi meddőség
Túlzott fityma, phimosis és paraphimosis
A pénisz egyéb betegségei
Pénisz leukoplakia
Balanoposthitis
A pénisz egyéb gyulladásos betegségei
Priapizmus
Szerves impotencia
Pénisz fekély
Balanitis
A pénisz egyéb meghatározott betegségei
A pénisz betegsége, nem meghatározott
A férfi nemi szervek gyulladásos betegségei, másutt nem osztályozva
A maghólyag gyulladásos betegségei
A spermatikus kötél, a hüvelyi membrán és a vas deferens gyulladásos betegségei
A herezacskó gyulladásos betegségei
Egyéb meghatározott férfi nemi szervek gyulladásos betegségei
A nem meghatározott férfi nemi szerv szerves gyulladásos betegségei
A férfi nemi szervek egyéb betegségei
A herék sorvadása
A férfi nemi szervek érrendszeri rendellenességei
A férfi nemi szervek egyéb meghatározott betegségei
A férfi nemi szervek betegsége, nem meghatározott
A férfi nemi szervek elváltozásai másutt osztályozott betegségekben
A prosztata mirigyének elváltozásai másutt osztályozott betegségekben
A herék és mellékleteinek elváltozásai másutt osztályozott betegségekben
Balanitis másutt osztályozott betegségekben
A férfi nemi szervek egyéb rendellenességei másutt osztályozott betegségekben
http://www.medicalj.ru
- Andrológus segítség a férfiak számára
- Hogyan lehet megőrizni a férfiak egészségét
- Az andrológus a férfi nemi szervek betegségeit kezeli
Az emberek körében elterjedt a nézet, miszerint a férfi nemi szervek betegsége negyven évnél idősebb férfiaknál fordul elő. De ez nem igaz. Az utóbbi években egyre gyakrabban fordul elő a férfi nemi szervek betegsége még a fiatal férfiaknál is.
A nemi betegségek okai:
- A fizikai aktivitás hiánya.
- Kiemelkedő szex.
- Rossz környezeti helyzet.
- Alacsony immunitás.
A férfi reproduktív rendszer rendellenességei
 A fizikai aktivitás ma nem kötelező napi eleme a férfiak életének. A modern ember életét inkább az íróasztal és a számítógép, a háztartási gépek és az autóban való mozgás kapcsolja össze. Az ülő életmód eredménye a reproduktív rendszer keringési rendellenességei. Tüneteik a gyulladás. A stagnálás következtében gyulladásos folyamatok lépnek fel. Tüneteik fájdalom, viszketés, égés.
A fizikai aktivitás ma nem kötelező napi eleme a férfiak életének. A modern ember életét inkább az íróasztal és a számítógép, a háztartási gépek és az autóban való mozgás kapcsolja össze. Az ülő életmód eredménye a reproduktív rendszer keringési rendellenességei. Tüneteik a gyulladás. A stagnálás következtében gyulladásos folyamatok lépnek fel. Tüneteik fájdalom, viszketés, égés.
Bizonyos esetekben a férfi nemi szervek betegsége gyermekkorban jelentkezik. Például, mivel gyermekkorában mumpsz volt, egy férfi felnőttkorában terméketlen lehet.
A férfi nemi szervek betegségének tünetei vannak, miután észrevették, hogy a férfinak feltétlenül konzultálnia kell egy andrológussal. Tüneteik a nemi szervek rendellenességei. De a tüneteiket gyakran észre sem veszik.
Vissza a tartalomjegyzékhez
Miért nehéz kezelni a férfi nemi szerv betegségeit?
![]() Kezelje a férfi nemi szerv betegségét és bőrbetegségek nehéz, mert ha tüneteik jelentkeznek, általában a férfiak nem tesznek semmit. Ezért hiányzik a férfi nemi szervi megbetegedések korai kezelésének megkezdése. A férfiak gyakran nem mennek keresztül diagnosztikán, nem látogatnak rendszeresen orvoshoz. Ez egy hiba.
Kezelje a férfi nemi szerv betegségét és bőrbetegségek nehéz, mert ha tüneteik jelentkeznek, általában a férfiak nem tesznek semmit. Ezért hiányzik a férfi nemi szervi megbetegedések korai kezelésének megkezdése. A férfiak gyakran nem mennek keresztül diagnosztikán, nem látogatnak rendszeresen orvoshoz. Ez egy hiba.
Ma már teljesen természetes, hogy egy nő reproduktív rendszerének problémáival kapcsolatos panaszokkal fordul orvoshoz, és nőgyógyász szolgáltatásait veszi igénybe. Női fiziológia évszázadok óta jól tanulmányozott, nagy előrelépés történt a női nemi szervek rendellenességeinek kezelésében.
A férfiaknak a szexuális szférában is sok problémájuk van. A nemi szervek betegségei nyilvánvalóak.
Azonban gyakran a férfiak még mindig nem tudják, kihez fordulhatnak problémáikkal, ha a férfi nemi szervek betegsége bekövetkezik.
Az elmúlt évek óriási fejlődése a kutatásban jelentős javulást eredményezett a férfi reproduktív funkcióinak megértésében. Az andrológia az orvostudomány egyik ága, amely a férfi nemi szerv szerveinek rendellenességeivel foglalkozik.
A haladás útjának korlátozó tényezői ezen a területen a mítoszok és a babonák, a férfi sovinizmus és pszichológiájuk sajátosságai. Az a széles körben elterjedt meggyőződés, hogy a szex valami szégyenteljes, az egyik fő tényező, amely megakadályozza a férfiakat abban, hogy időben orvosi segítséget kérjenek egy péniszbetegségben szenvedő andrológustól.
Vissza a tartalomjegyzékhez
Andrológus segítség a férfiak számára
 Korábban, miután felfedezték a nemi szervek betegségének tüneteit, a férfiak inkább titkos látogatást tettek egy távoli város orvosainál. Ezt követte a megkérdőjelezhető gyógyszerek elkerülhetetlen és túlzott ára, de minősített nemi szervi kezelés nélkül. És a betegséget nem kezelték. A nemi szerv betegségének tünetei fennmaradtak.
Korábban, miután felfedezték a nemi szervek betegségének tüneteit, a férfiak inkább titkos látogatást tettek egy távoli város orvosainál. Ezt követte a megkérdőjelezhető gyógyszerek elkerülhetetlen és túlzott ára, de minősített nemi szervi kezelés nélkül. És a betegséget nem kezelték. A nemi szerv betegségének tünetei fennmaradtak.
Manapság több millió férfinak van valós lehetősége meglátogatni egy andrológiai klinikát, ahol orvosi segítséget kaphatnak egy férfi andrológus orvostól a nemi szervek egészségének fenntartása érdekében.
A legtöbb andrológiai rendellenességet ritkán tárgyalják félénkség, bűntudat vagy szégyen miatt. E férfi problémák valódi mértéke tehát hivatalosan nem ismert. Néhány férfi csak nem kap kezelést.
Vissza a tartalomjegyzékhez
A férfi nemi szervek betegségeinek osztályozása
A klasszikus orvostudományban a férfi nemi szervek betegségeinek következő osztályozása van:
- A nemi szerv szervi gyulladásos és fertőző jellegű betegségei.
- Betegségek a patológia következtében.
- Daganat jellegű betegségek.
- Nemi szervek traumája.
A férfi reproduktív rendszer egyik leggyakoribb problémája az impotencia.
Kevés ember gondolja azt, hogy a szerves okok általában impotenciához vezetnek, és hogy ez az állapot sikeresen kezelhető.
 Az impotencia osztályozása a férfi nemi szervek betegségének. Arteriogén impotencia. Ebben az esetben az artériák, amelyek a férfi nemi szerv vérellátását végzik, nem képesek leadni az erekcióhoz szükséges vérmennyiséget. A férfi nemi szervek betegségei fordulnak elő:
Az impotencia osztályozása a férfi nemi szervek betegségének. Arteriogén impotencia. Ebben az esetben az artériák, amelyek a férfi nemi szerv vérellátását végzik, nem képesek leadni az erekcióhoz szükséges vérmennyiséget. A férfi nemi szervek betegségei fordulnak elő:
- Az artériák szűkületének eredményeként. Időseknél ez a helyzet.
- Cukorbetegségben szenvedő férfiaknál.
- Magas vérnyomású férfiaknál.
- A nemi szervek sérülései következtében a vér elzáródását okozza a péniszig vezető artériákban.
A férfi nemi szervek traumája következtében kialakuló betegség fiatalon nagyon gyakori. A nemi szerv sérülése a kismedence vagy a szeméremtest csonttörését okozó autóbaleset után következhet be. Az állandó súrlódás a nemi szervek területén a lovasok hosszú kerékpározásának eredményeként impotenciához vezet. Ez azért történik, mert ezen a területen az állandó súrlódás vérrögképződéshez vezet a pénisz felé vezető artériában. Ez az alvadék fokozatosan növekszik. Végül teljesen blokkolja a pénisz vérellátását.
Ma már megállapították, hogy a merevedési zavar tünete, figyelmeztető jele a lehetséges szív- és érrendszeri betegségeknek, például a szívrohamoknak és agyvérzéseknek. Az artériás betegség a nemi szervekhez (péniszhez) vezető kis artériákat érinti, mielőtt a nagyobbakat (a szív koszorúereit és az agy carotisjait) érintenék.
 Venogén impotencia. Ebben az esetben a vénák nincsenek megtöltve elegendő vérrel a kemény erekcióhoz. Néhány férfinak születésétől kezdve elsődleges venogén impotenciája van. Az ilyen férfiaknak egész életükben soha nem volt nehéz erekciójuk. Más férfiaknál ez a betegség több éves normális szexuális aktivitás (másodlagos impotencia) után alakul ki.
Venogén impotencia. Ebben az esetben a vénák nincsenek megtöltve elegendő vérrel a kemény erekcióhoz. Néhány férfinak születésétől kezdve elsődleges venogén impotenciája van. Az ilyen férfiaknak egész életükben soha nem volt nehéz erekciójuk. Más férfiaknál ez a betegség több éves normális szexuális aktivitás (másodlagos impotencia) után alakul ki.
Neurogén impotencia. A pénisz beidegzése nagyon nehéz cselekedet. Az erekció szempontjából az impulzusok helyes vezetése az idegek mentén.
A hátsérülések (ha a gerinc vagy a gerincvelő sérült) gyakran impotenciát okoznak. A péniszhez kapcsolódó egyéb idegek károsodhatnak, különösen kismedencei sérülés, perineális sérülés után.
Természetesen az idegrendszer rendellenességei, például sclerosis multiplex, myelitis, tumorok stb. általában impotenciához vezet, ha befolyásolják a pénisz beidegzését.
Az impotencia a férfi nemi szervek gyakori betegsége a cukorbetegek körében. Az összes cukorbeteg körülbelül 50 százaléka impotens. Ez a betegség a diabetes mellitusban szenvedő betegeknél szinte mindig szerves. A modern andrológia szinte minden cukorbeteg páciensnek képes gyógyítani az impotenciát. De ezt a tényt sok ember nem ismeri.
Gyógyszerek negatívan befolyásolják a pénisz idegvégződéseiben található neurotranszmittereket.
Köztük pszichotróp gyógyszerek, a vérnyomás csökkentésére szolgáló gyógyszerek.
Endokrinológiai (vagy hormonális) impotencia. Akkor alakul ki, ha a nemi hormonok egyensúlyhiánya vagy hiánya jelentkezik.
Az elmúlt években a hímeknél andropauza néven ismert állapotot azonosítottak. Alacsony tesztoszteronszintjük van középkorban és azon túl is. Ez az állapot meglehetősen hasonlít a nők menopauzájához.
Vegyes impotencia. Ebben a helyzetben több tényező válik az impotencia okává. Ez általában szisztémás betegségek jelenlétében alakul ki.
Pszichogén impotencia. Ha az impotencia oka nincs szerves tényező, és a problémák csak az ember pszichológiájában rejlenek, az orvosok diagnosztizálják a pszichogén impotencia esetét. Azonban egy ilyen diagnózis érdekében elengedhetetlen, hogy egy diagnosztikai vizsgálat során először győződjön meg arról, hogy az impotenciának nincs szerves vagy fizikai oka. Az orvos csak ezután ír elő megfelelő terápiát.
A modern andrológia forradalmat hozott. Teljesen új készlet a diagnosztikai módszerek egyszerűbbé, pontosabbá és átfogóbbá tették a diagnózis felállításának folyamatát.
Ma például nagy pontossággal meg lehet mérni a péniszbe kerülő vér mennyiségét.
A mikrosebészeti műszerek speciális eszközökkel akár 40-szeres nagyításra, a férfi nemi szervek szabad szemmel láthatatlan szerkezeteinek vizualizálására és nagy pontossággal történő együttműködésére képesek. Az andrológia hatékonyan kezeli az összes férfi nemi szerv szervi betegségét.
Az emberek körében elterjedt a nézet, miszerint a férfi nemi szervek betegsége negyven évnél idősebb férfiaknál fordul elő. De ez nem igaz. Az utóbbi években egyre gyakrabban fordul elő a férfi nemi szervek betegsége még a fiatal férfiaknál is.
A nemi betegségek okai:
- A fizikai aktivitás hiánya.
- Kiemelkedő szex.
- Rossz környezeti helyzet.
- Alacsony immunitás.
A férfi reproduktív rendszer rendellenességei
 A fizikai aktivitás ma nem kötelező napi eleme a férfiak életének. A modern ember életét inkább az íróasztal és a számítógép, a háztartási gépek és az autóban való mozgás kapcsolja össze. Az ülő életmód eredménye a reproduktív rendszer keringési rendellenességei. Tüneteik a gyulladás. A stagnálás következtében gyulladásos folyamatok lépnek fel. Tüneteik fájdalom, viszketés, égés.
A fizikai aktivitás ma nem kötelező napi eleme a férfiak életének. A modern ember életét inkább az íróasztal és a számítógép, a háztartási gépek és az autóban való mozgás kapcsolja össze. Az ülő életmód eredménye a reproduktív rendszer keringési rendellenességei. Tüneteik a gyulladás. A stagnálás következtében gyulladásos folyamatok lépnek fel. Tüneteik fájdalom, viszketés, égés.
Bizonyos esetekben a férfi nemi szervek betegsége gyermekkorban jelentkezik. Például, mivel gyermekkorában mumpsz volt, egy férfi felnőttkorában terméketlen lehet.
A férfi nemi szervek betegségének tünetei vannak, miután észrevették, hogy a férfinak feltétlenül konzultálnia kell egy andrológussal. Tüneteik a nemi szervek rendellenességei. De a tüneteiket gyakran észre sem veszik.
Miért nehéz kezelni a férfi nemi szerv betegségeit?
 Nehéz kezelni a férfi nemi szervek betegségeit és a bőrbetegségeket, mivel ha tüneteik felmerülnek, általában a férfiak nem tesznek semmit. Ezért hiányzik a férfi nemi szervi megbetegedések korai kezelésének megkezdése. A férfiak gyakran nem mennek keresztül diagnosztikán, nem látogatnak rendszeresen orvoshoz. Ez egy hiba.
Nehéz kezelni a férfi nemi szervek betegségeit és a bőrbetegségeket, mivel ha tüneteik felmerülnek, általában a férfiak nem tesznek semmit. Ezért hiányzik a férfi nemi szervi megbetegedések korai kezelésének megkezdése. A férfiak gyakran nem mennek keresztül diagnosztikán, nem látogatnak rendszeresen orvoshoz. Ez egy hiba.
Ma már teljesen természetes, hogy egy nő reproduktív rendszerének problémáival kapcsolatos panaszokkal fordul orvoshoz, és nőgyógyász szolgáltatásait veszi igénybe. A nők fiziológiáját évszázadok óta jól tanulmányozták, és nagy előrelépéseket tettek a női nemi rendellenességek kezelésében.
A férfiaknak a szexuális szférában is sok problémájuk van. A nemi szervek betegségei nyilvánvalóak.
Azonban gyakran a férfiak még mindig nem tudják, kihez fordulhatnak problémáikkal, ha a férfi nemi szervek betegsége bekövetkezik.
Az elmúlt évek óriási fejlődése a kutatásban jelentős javulást eredményezett a férfi reproduktív funkcióinak megértésében. Az andrológia az orvostudomány egyik ága, amely a férfi nemi szerv szerveinek rendellenességeivel foglalkozik.
A haladás útjának korlátozó tényezői ezen a területen a mítoszok és a babonák, a férfi sovinizmus és pszichológiájuk sajátosságai. Az a széles körben elterjedt hiedelem, hogy a szex valami szégyenteljes, az egyik fő tényező, amely megakadályozza a férfiakat abban, hogy időben orvosi segítséget kérjenek egy péniszbetegségben szenvedő andrológustól.
Andrológus segítség a férfiak számára
 Korábban, miután felfedezték a nemi szervek betegségének tüneteit, a férfiak inkább titkos látogatást tettek egy távoli város orvosainál. Ezt követte a megkérdőjelezhető gyógyszerek elkerülhetetlen és túlzott ára, de minősített nemi szervi kezelés nélkül. És a betegséget nem kezelték. A nemi szerv betegségének tünetei fennmaradtak.
Korábban, miután felfedezték a nemi szervek betegségének tüneteit, a férfiak inkább titkos látogatást tettek egy távoli város orvosainál. Ezt követte a megkérdőjelezhető gyógyszerek elkerülhetetlen és túlzott ára, de minősített nemi szervi kezelés nélkül. És a betegséget nem kezelték. A nemi szerv betegségének tünetei fennmaradtak.
Manapság több millió férfinak van valós lehetősége meglátogatni egy andrológiai klinikát, ahol orvosi segítséget kaphatnak egy férfi andrológus orvostól a nemi szervek egészségének fenntartása érdekében.
A legtöbb andrológiai rendellenességet ritkán tárgyalják félénkség, bűntudat vagy szégyen miatt. E férfi problémák valódi mértéke tehát hivatalosan nem ismert. Néhány férfi csak nem kap kezelést.
A férfi nemi szervek betegségeinek osztályozása
A klasszikus orvostudományban a férfi nemi szervek betegségeinek következő osztályozása van:
- A nemi szerv szervi gyulladásos és fertőző jellegű betegségei.
- Betegségek a patológia következtében.
- Daganat jellegű betegségek.
- Nemi szervek traumája.
A férfi reproduktív rendszer egyik leggyakoribb problémája az impotencia.
Kevés ember gondolja azt, hogy a szerves okok általában impotenciához vezetnek, és hogy ez az állapot sikeresen kezelhető.
 Az impotencia osztályozása a férfi nemi szervek betegségének. Arteriogén impotencia. Ebben az esetben az artériák, amelyek a férfi nemi szerv vérellátását végzik, nem képesek leadni az erekcióhoz szükséges vérmennyiséget. A férfi nemi szervek betegségei fordulnak elő:
Az impotencia osztályozása a férfi nemi szervek betegségének. Arteriogén impotencia. Ebben az esetben az artériák, amelyek a férfi nemi szerv vérellátását végzik, nem képesek leadni az erekcióhoz szükséges vérmennyiséget. A férfi nemi szervek betegségei fordulnak elő:
- Az artériák szűkületének eredményeként. Időseknél ez a helyzet.
- Cukorbetegségben szenvedő férfiaknál.
- Magas vérnyomású férfiaknál.
- A nemi szervek sérülései következtében a vér elzáródását okozza a péniszig vezető artériákban.
A férfi nemi szervek traumája következtében kialakuló betegség fiatalon nagyon gyakori. A nemi szerv sérülése a kismedence vagy a szeméremtest csonttörését okozó autóbaleset után következhet be. Az állandó súrlódás a nemi szervek területén a lovasok hosszú kerékpározásának eredményeként impotenciához vezet. Ez azért történik, mert ezen a területen az állandó súrlódás vérrögképződéshez vezet a péniszhez vezető artériában. Ez az alvadék fokozatosan növekszik. Végül teljesen blokkolja a pénisz vérellátását.
Ma kiderül, hogy ez egy tünet, figyelmeztető jel a lehetséges szív- és érrendszeri betegségekről, például a szívrohamról és agyvérzésről. Az artériás betegség a nemi szervekhez (péniszhez) vezető kis artériákat érinti, mielőtt a nagyobbakat (a szív koszorúereit és az agy carotisjait) érintenék.
 Venogén impotencia. Ebben az esetben a vénák nincsenek megtöltve elegendő vérrel a kemény erekcióhoz. Néhány férfinak születésétől kezdve elsődleges venogén impotenciája van. Az ilyen férfiaknak egész életükben soha nem volt nehéz erekciójuk. Más férfiaknál ez a betegség több éves normális szexuális aktivitás (másodlagos impotencia) után alakul ki.
Venogén impotencia. Ebben az esetben a vénák nincsenek megtöltve elegendő vérrel a kemény erekcióhoz. Néhány férfinak születésétől kezdve elsődleges venogén impotenciája van. Az ilyen férfiaknak egész életükben soha nem volt nehéz erekciójuk. Más férfiaknál ez a betegség több éves normális szexuális aktivitás (másodlagos impotencia) után alakul ki.
Neurogén impotencia. A pénisz beidegzése nagyon nehéz cselekedet. Az erekció szempontjából az impulzusok helyes vezetése az idegek mentén.
A hátsérülések (ha a gerinc vagy a gerincvelő sérült) gyakran válnak. A péniszhez kapcsolódó egyéb idegek károsodhatnak, különösen kismedencei sérülés, perineális sérülés után.
Természetesen az idegrendszer rendellenességei, például sclerosis multiplex, myelitis, tumorok stb. általában impotenciához vezet, ha befolyásolják a pénisz beidegzését.
Az impotencia a férfi nemi szervek gyakori betegsége a cukorbetegek körében. Az összes cukorbeteg körülbelül 50 százaléka impotens. Ez a betegség a diabetes mellitusban szenvedő betegeknél szinte mindig szerves. A modern andrológia szinte minden cukorbeteg pácienst fel tud ajánlani az impotencia kezelésére. De ezt a tényt sok ember nem ismeri.
A gyógyszerek negatívan befolyásolják a pénisz idegvégződéseiben található neurotranszmittereket.
Köztük pszichotróp gyógyszerek, a vérnyomás csökkentésére szolgáló gyógyszerek.
Endokrinológiai (vagy hormonális) impotencia. Akkor alakul ki, ha a nemi hormonok egyensúlyhiánya vagy hiánya jelentkezik.
Az elmúlt években a hímeknél andropauza néven ismert állapotot azonosítottak. Alacsony tesztoszteronszintjük van középkorban és azon túl is. Ez az állapot meglehetősen hasonlít a nők menopauzájához.
Vegyes impotencia. Ebben a helyzetben több tényező válik egyszerre. Ez általában szisztémás betegségek jelenlétében alakul ki.
Hogyan lehet megőrizni a férfiak egészségét
Az életmód megváltoztatásával kell kezdenie. Fontos, hogy a választással vigyázzon egészségére egészséges kép élet:
- Tilos a dohányzás. Kérheti orvosát, hogy segítsen leszokni a dohányzásról. Fontos kerülni a passzív füstnek való kitettséget (pl. A munkahelyen).
- Egészséges ételeket fogyasztani. Válasszon zöldséget, gyümölcsöt, teljes kiőrlésű gabonát, amely magas rost- és fehérjetartalmú. Kerülje a magas telített zsír- és nátriumtartalmú ételeket.
- Fenntartani az egészséges súlyt. Ezeknek a kilóknak a leadása csökkentheti a szívbetegségek kockázatát, valamint különböző típusú rák kialakulását.
- Mozog. Fizikai aktivitás hozzáadása ehhez: mindennapi élet... A testmozgás segíthet a testsúlyának ellenőrzésében és a betegség kockázatának csökkentésében.
- Korlátozza az alkoholt. Add fel, vagy csak mértékkel fogyaszd.
- Kezelje a stresszt. Ha folyamatosan feszültnek érzi magát, az immunrendszere szenvedhet.
A nemi szervek területén előforduló betegségek esetén a férfiaknak kapcsolatba kell lépniük andrológussal. Ez egy orvos, aki a férfiak sajátos betegségeit kezeli, különösen a reproduktív szerveket.
Az andrológus a férfi nemi szervek betegségeit kezeli
Az andrológus számos kérdésére megtalálhatja a választ. Gyógyítja a férfi betegségeket. Ennek az orvosnak a segítsége minden férfinak segít egészségének megőrzésében és helyreállításában. A reproduktív egészségi problémák elkerülése érdekében minden férfinak évente kétszer kell konzultálnia andrológussal megelőző célokra. Ezt azért kell megtenni, mert a betegség néha tünetmentesen alakul ki.
A modern andrológia széles körben alkalmazza a modern diagnosztikai eszközöket. Ultrahang, Doppler ultrahangvizsgálat, hormonális és genetikai vizsgálatok és egyéb módszereket alkalmaznak az andrológusok.
Reproduktív betegségek férfi rendszer számos módon kezelhető. Még azokat a betegségeket is, amelyeket korábban gyógyíthatatlannak tartottak, ma már sikeresen kezelik az andrológusok. Férfiak szaporító rendszer szisztematikus figyelmet igényel.
Valójában a férfi nemi szervek betegségét sikeresen kezelik. Ezért mindegyik férfinak lehetősége van arra, hogy hosszú évekig fenntartsa egészségét és aktivitását a szexuális szférában.

 bemenet
bemenet